Comentarios de Modelos de gestión
¿Qué sabemos?
Modelos genéricos de gestión de enfermedades crónicas
El enfoque más destacado es el Modelo de Cuidado Crónico (CCM) desarrollado por Ed Wagner y asociados en el MacColl Institute for Healthcare Innovation de Seattle (EE.UU.) (8,9).
Este modelo fue resultado de un número de tentativas de mejorar la gestión de enfermedades crónicas dentro de sistemas de proveedores integrados, tales como el Group Health Cooperative and Lovelace Health System de los EE.UU. Se condujo el desarrollo de este modelo a través de revisiones sistemáticas de la bibliografía médica y de las aportaciones de un panel nacional de personas expertas, con especial atención a la importancia de replantear y rediseñar la práctica clínica a escala comunitaria.
El CCM reconoce que la gestión de enfermedades crónicas es el resultado de las interacciones de tres áreas superpuestas: 1) la comunidad como grupo, con sus políticas y múltiples recursos públicos y privados; 2) el sistema sanitario, con sus organizaciones proveedoras y sistemas de seguros; 3) la práctica clínica. Dentro de este marco, el CCM identifica elementos esenciales interdependientes (Figura 1) que deben interactuar eficaz y eficientemente para alcanzar un cuidado óptimo de pacientes con enfermedades crónicas (Figura 1). El propósito último de este modelo es ubicar a pacientes activos e informados como elemento central de un sistema que cuenta con un equipo dinámico de profesionales con los conocimientos y experiencia precisos. El resultado debería ser un cuidado de gran calidad, elevados niveles de satisfacción y resultados mejorados (10,11).
Diversos modelos han utilizado el CCM como base para posteriores desarrollos o adaptaciones. Un buen ejemplo es el Modelo de Cuidado Crónico Extendido (12) del Gobierno de la Columbia Británica de Canadá (véase Figura 2), que hace hincapié en el contexto comunitario, al igual que en la importancia de la prevención y promoción sanitaria.
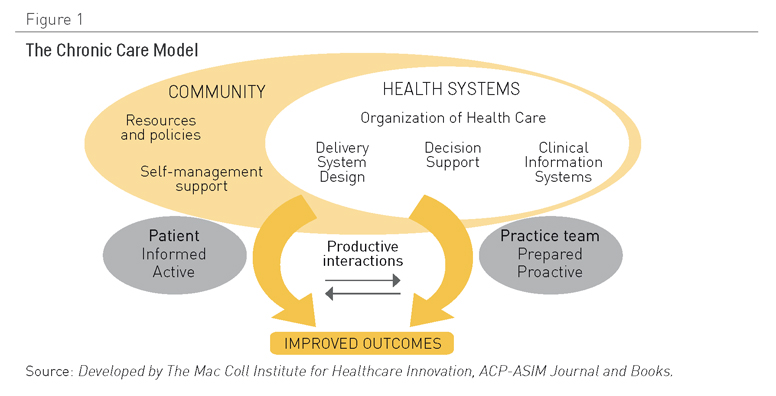
Figura 1. El Modelo de Cuidado Crónico. Fuente: Desarrollado por el MacColl Institute for Healthcare Innovation, ACP-ASIM Journal and Books
|
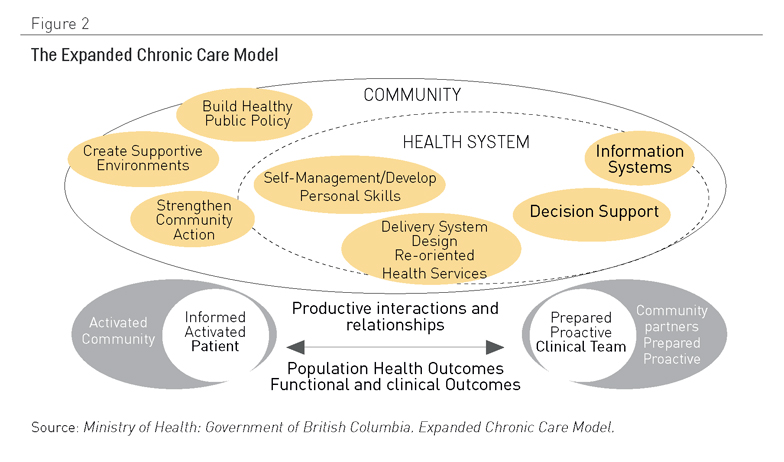
Figura 2. El Modelo Desarrollado de Cuidado Crónico. Fuente: Ministerio de Salud, Gobierno de la Columbia Británica. Modelo Extendido de Cuidado Crónico
Otra adaptación popular del CCM es el modelo marco Cuidado Innovador para Enfermedades Crónicas (2,13) (Figura 3), que añade una perspectiva de política sanitaria. Uno de sus aspectos clave es el énfasis que pone en la necesidad de optimizar el uso de los recursos sanitarios disponibles dentro de un contexto geográfico y demográfico específico. Tal enfoque es crucial en muchos países de ingresos medios y bajos donde coexisten infraestructuras de múltiples proveedores, con evidentes solapamientos y un uso no óptimo de los servicios. La Tabla 1 presenta un resumen de las ideas clave que sobre las que se construye este modelo.
Tabla 1.-Elementos clave del modelo ICC
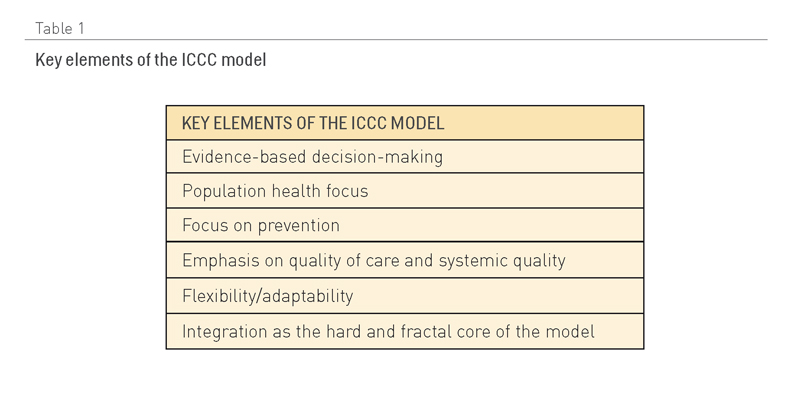
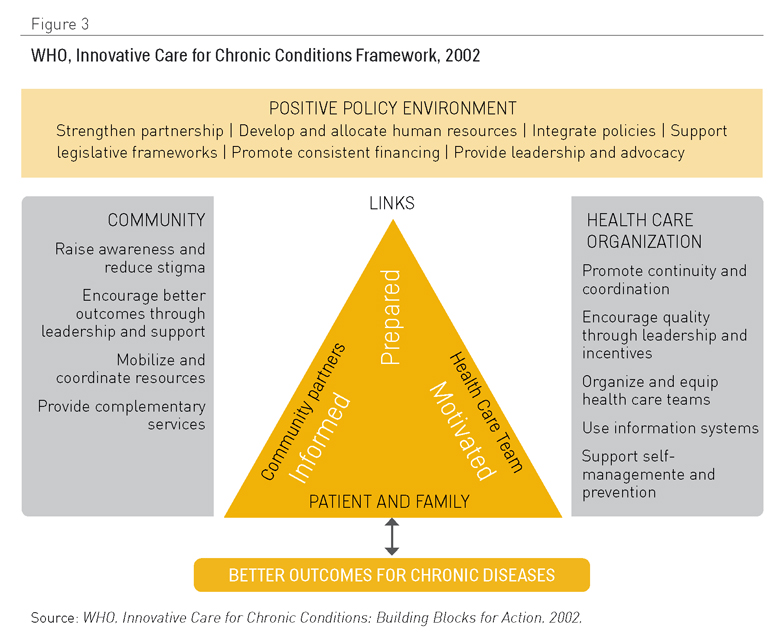
Figura 3. OMS, Marco de Cuidado Innovador para Afecciones Crónicas, 2002. Fuente: OMS, Cuidado Innovador para Afecciones Crónicas: Construcción de Bloques de Acción. 2002
El ICCC realiza contribuciones claves complementarias al CCM (14):
- A escala macro, resalta la necesidad de un ambiente político positivo para apoyar la reconducción de los servicios para orientarlos hacia las necesidades de pacientes con afecciones crónicas. Una dirección sólida, acción y colaboraciones intersectoriales, integración de políticas, sostenibilidad financiera y el suministro y desarrollo de recursos humanos cualificados representan elementos clave y constituyen una dimensión no tratada de un modo explícito en la versión original del CCM de Wagner.
- A escala media, la atención sigue estando centrada en el papel de los agentes comunitarios, así como en la importancia de la integración y en la coordinación de servicios. Mientras, cuestiones relacionadas con el apoyo de decisiones se incluyen en el suministro de recursos, para equiparar las necesidades en contextos donde existe una falta de equipamiento y medicación.
- A escala micro, la díada establecida dentro del CCM entre profesionales sanitarios y pacientes se extiende a la tríada que ahora hace partícipe a la comunidad. Se sustituye el término “activado” en referencia a pacientes por “motivado y preparado”.
- Existe un amplio consenso acerca del valor potencial del ICCC en los países con rentas bajas, a pesar del hecho de que los datos que defienden las iniciativas transformadoras impulsadas por este modelo vienen trasladados en gran medida de experiencias en países con altos ingresos y dentro del marco conceptual del CCM. A continuación, unas cuantas cuestiones destacadas de tal hecho constatado:
- Estudios apoyados a través del programa Mejorar el Cuidado de Enfermedades crónicas del Institute for Healthcare (16) ilustran que el asesoramiento externo y la participación de equipos multidisciplinares procedentes de una amplia variedad de contextos clínicos son esenciales para ejecutar el modelo con éxito. Sin embargo, factores contextuales pueden limitar el éxito y sostenibilidad de los cambios, habiéndose obtenido el mayor éxito en las experiencias de equipos grandes con buenos recursos. Se precisa mayor investigación en referencia a factores fundamentales para el éxito y en cuanto a las barreras culturales, organizativas, profesionales y derivadas de la falta de recursos, que influyen en la ejecución práctica del CCM (17,18).
- La presencia de uno o más componentes del CCM lleva a resultados clínicos mejorados y a procesos de cuidado más eficaces, habiéndose reunido la mayoría de pruebas durante la gestión de la diabetes, insuficiencia cardíaca, asma y depresión (11). Extrapolando resultados de la aplicación del modelo de gestión de la diabetes a nivel demográfico, se podría esperar una reducción de la mortalidad de más de 10% (19). Se han asociado todos los componentes del modelo a mejoras clínicas y de procedimiento, con la excepción del componente referente al apoyo de la comunidad, para el cual no hay información suficiente. Los dos componentes individuales con mayor eficacia parecen ser el rediseño de la práctica clínica y el apoyo al autocuidado (20,21). Aunque sería un reto evaluar el CCM en su totalidad como una intervención integrada de componentes múltiples, se ha demostrado que una mayor estandarización del cuidado primario con CCM conlleva una relación positiva con procesos e indicadores clínicos mejorados (22,23).
- Aunque la filosofía de un enfoque integrado, de facetas múltiples, es integral al CCM, esto no implica necesariamente que cada tipo posible de intervención tenga el mismo grado de eficacia. Es útil cuestionarse qué componentes son necesarios, suficientes o más importantes para una estrategia de facetas múltiples. Es particularmente importante preguntarse por organizaciones que puedan ser incapaces de ejecutar todos los componentes del modelo de un modo simultáneo, y que necesitan una orientación sobre qué intervenciones introducir primero, después o (quizás) no incluir. Algunas intervenciones, por ejemplo el rediseño de los sistemas de entrega, pueden tener efectos positivos por ellas mismos, mientras que otras, por ejemplo los sistemas de información clínica, pueden ser beneficiosas sólo cuando se utilizan como apoyo y ayuda de otras intervenciones.
- Los estudios iniciales de Parchman et al. evitaron diferenciar los efectos de los distintos componentes del CCM, pero dos estudios más recientes de Parchman y Kaissi sí que realizaron esta diferenciación. Estos estudios descubrieron que los diferentes componentes CCM presentaban una relación directa con diferentes resultados (control de HbA1C y comportamiento de autocuidado), mientras que los sistemas de información clínica estaban inversamente24,25).
Aunque los estudios del impacto económico del CCM son limitados, se han obtenido datos de ahorro y eficacia de costos para pacientes diabéticos (26-28).
Comentarios existentes
Que el abordaje a la cronicidad de manera integral es necesario y que a largo plazo es eficiente y que es la única manera de que el sistema sea sostenible me queda claro.
Me parece muy complicado conseguir pacientes informados y motivados. Se hacen cosas, trabajo en AP y nuestra formación nos lleva a actuar con la comunidad. Pero es lento y complicado
Necesitariamos la apuesta valiente de la Administración. Si vamos a trabajar en este sentido es necesario que se invierta más, actualmente la demanda pura y dura nos ocupa toda nuestra jornada y que se nos valore así olvidando ya en nuestros acuerdos de gestión los datos de numero de visitas realizadas,, numero de consultas, derivaciones, demora....
Según el texto aportado, aunque este modelo tiene mas potencial para áreas con bajos recursos, se han obtenido los resultados en areas grandes y con mejores recursos
Evidentemente hay que realizar un cambio. Estoy de acuerdo con Jose Merino, en su reflexion sobre Atención Primaria.
¿Porqué nos absorbe tanto la demanda?. Enfermeria sesiguimos siendo invisibles y parte de culpa es nuestra pero también de nuestros directivos, lo primero que se sacrifica son los programas cuando hay un problema ynos quedamos con la demanda. Atención Primaria es mucho más.
Espero, deseo que estos modelos se difundan y se apliquen
La estratificación de pacientes es importante para reorganizar los recursos que se prestan desde atención primaria hacia la comunidad y estos modelos son muy útiles, pero opino como mis compañeros que falla la divulgación y la adaptación a nuestra consulta diaria.
Creo que hay un refrán que dice algo así como "los árboles no dejan ver el bosque", con esto quiero decir que en muchas ocasiones el trabajo diario, la premura por resolver lo inmediato, la presión asistencial, no nos permiten la reflexión sobre cuales serían las acciones mas efectivas y eficientes para tratar a nuestros pacientes crónicos. Los modelos están muy bien pero requieren por una parte su divulgación y por otra la adaptación a nuestro entorno y para ello es necesaria la implicación de todos los estamentos.
El Modelo de Cuidado Crónico (CCM) de Wagner, se basa en la mejora de 6 áreas:
•Fomento de la autoayuda / autogestión (participación del paciente y su familia en el cuidado y en el seguimiento).
• Apoyo a la toma de decisión profesional (integrar guías clínicas basadas en la evidencia en la práctica clínica diaria y otros métodos).
• Mejoras a la atención clínica (centrada en trabajo de equipo y en una amplia práctica profesional).
• Sistemas de información electrónica para el seguimiento, atención y evaluación del paciente y para proporcionar datos relevantes.
• Cambios en la organización (Planificar incluyendo objetivos medibles para mejorar la calidad del cuidado).
• Participación comunitaria para movilizar recursos no sanitarios
Es importante establecer un modelo integrador para poder realizar una correcta gestion además de hacer una difusión de los mismos. Seria de gran interés el concienciar al sistema que el eje fundamental es una atención integral al paciente donde una labor muy importante esta en la atención que se hace en el dia a dia con el paciente.
Ñeque los niveles macro vean estos modelos dentro de la eficiencia es fundamentar para su establecimiento y puesta en marcha, siendo un pilar fundamental posteriormente la actuación en los niveles meso y micro.
Sí, es importante divulgar estos modelos y adaptarlos a nuestro medio. En este sentido, hemos desarrollado la herramienta IEMAC www.iemac.org que adapta al SNS español el modelo Chronic Care. Hay que copiar lo bueno de otros modelos, pero también apreciar lo bueno que tenemos aquí.
La implantación de este tipo de modelos no esta informada ni divulgada a nivel asistencial convenientemente, de echo, a no ser por este curso, yo como médico de Atención Primaria no he tenido conocimiento de ellos hasta este momento y el enfoque actual sigue siendo el tratar a este tipo de pacientes, con múltiples fármacos, con múltiples derivaciones, sin un plan de cuidado integral, cada profesional actúa de la forma que cree mas conveniente. Estoy de acuerdo en que existen grandes lagunas de conocimiento sobre este tema.
¿No sería más eficiente en la optimización de recursos una estratificación de la población con enfermedades crónicas complejas proi para comunidad en base a sus peculiaridades? Por ejemplo, estratificación de los pacientes con enfermedades crónicas en Andalucia. y una ves se realice, ¿no podria incluirse en los sistemas de información, como DIRAYA?
La estratificación de pacientes nos puede dar la oportunidad de reorientar los servicios que se prestan en atención primaria hacia la comunidad, realmente la enfermera gestora de casos atiende a su población diana, o se dedica a resolver por ejemplo tareas administrativas complejas que deberian ser resueltas por otros profesionales, creo que recursos hay, es verdad que en ocasiones escasos, pero una redistribución de los mismos no facilitaría como dice el Rafael Abengoa a que no se nos escapen del radar pacientes que deberían estar incluidos en la población diana.
El estudio de modelos, los pros y contras de los mismos y por tanto la mejora ayuda a gestionar la atención a personas con enfermedades crónicas, pero la disminución de los costes de estas personas (dada la situación económica), la facilitación de los recursos, la integración de quienes participan en dar el cuidado, bien sean profesionales, personas cuidadoras, recursos comunitarios, o quien tiene la enfermedad, son elementos a tener en cuenta para aplicar estos modelos
La aplicacion de estos modelos supone ventajas en la optimizacion de los recursos, pero no es aplicable a todas la poblaciones, no todos los pacientes crónicos, ni todas las cuidadoras pueden asumir un papel activo en la gestion de la enfermedad. Podría suponer la sobrecarga en el paciente y cuidador, si no es bien aplicado y con seguimiento por profesionales experimentados conodores de toda la red de recursos.
Cada modelo diseñado tendrá características orientadas a la población a la que está dirigido y a las circunstancias socio-económicas. Nos podremos basar en modelos genéricos, pero es fundamental adaptarlos a la población a la que asistimos. No aportará el mismo beneficio al modelo una población en la que el autocuidado es muy activo, a otra en que es escaso por diversas razones (socioeconómicas, culturales, ambientales,...)
Una de las claves es el autocuidado, desde mi punto de vista tanto la comunidad como los propios pacientes deben, ayudados por los profesionales y los sistemas sanitarios, ser los protagonistas a la hora de mantener y mejorar la salud. Un paciente informado y formado tiene mas garantías de saber actuar, decidir y tratar sus síntomas, siempre que previamente el sistema le haya dado las herramientas suficientes.
Su implicación en el manejo y toma de decisiones es crucial. Nadie mejor que los propios enfermos y sus cuidadores para conseguir objetivos de salud mas altos que los que el profesional solo puede llegar a lograr.
La integración de todas estas iniciativas, junto con el uso de las nuevas tecnologías, y el apoyo al profesional para la toma de decisiones, son el eje principal de estos modelos.
la identificacion del vertice de la piramide es facil a raiz del primer ingreso hospitalario, estableciendo los criterios de paciente cronico complejo , la identificacion en el sistema, y la puesta en marcha de las actuaciones definidas para su abordaje, sobre el pacienjte y su cuidadores, en el hospital y de vuelta a su domiclio.
Faltaria la identificacion del riesgo del complejidad, en base a modelos predictivos que nutriendose de las variables explotables en nuestro sistema de informacion clico Diraya nos permitiera priorizar sobre que pacientes poner en marcha las medidas intensificadas
Desgraciadamente, nos queda mucho camino por recorrer para acercarnos a algunos de los modelos de atención al paciente crónico que aquí se refleja, sobretodo si no hay una apuesta decidida y radical de las políticas sanitarias de nuestros lideres políticos. Por que todavía son "pocos" los que han tomado conciencia del problema de la cronicidad y su necesidad de un abordaje asistencial diferente al actual .... y para muestra un botón:
Hace unos días, en un foro de enfermería y médicos de atención primaria, estaba intentando hecerles ver la importancia de impulsar un programa de Hospitalazación Domiciliaria Compartida en nuestra área de gestión .... y la mayoría de las voces que se alzarón hacían referencia a "un trabajo más para la Atención Primaria" ... "ya no podemos con más cosas" ....
Les hice la siguiente reflexión: efectivamente, la Atención Primaria ya no puede asumir más trabajo .... debe reorientar su trabajo. Urge que se dejen de hacer labores que se han mostrado "ineficiedntes", pero cómodas por rutinarias y se afronte un rediseño valiente hacia la promoción, la prevención, el fomento de los autocuidados y la atención multidisciplinar y compartida de los pacientes crónicos; una vez identificados y estratificados en sus riesgos.....
Espero que mi reflexión ... sea también la suya.
Es evidente la necesidad de un abordaje integral de la cronicidad (al igual que otras situaciones) donde la comunidad, las personas de forma individualizada estén informados y sean activos en las tomas de decisiones, y responsabilizándose de sus acciones.
Y no esperando que la población llegue a una situación de "cronicidad" tenemos que actuar para que las futura población que sabemos que por las características que tiene está en riesgo tenga la mayor información y conocimientos posibles