Comentarios de Unidad 6. Mejorando la atención a las personas con enfermedades crónicas. Intervenciones recomendadas en la IC y EPOC
Lectura 7: "Estrategia terapéutica y planes de cuidados en descompensación de EPOC"
Agudización de EPOC
Identificación precoz de la agudización
Episodio agudo que se caracteriza por un empeoramiento mantenido de los síntomas respiratorios que va más allá de sus variaciones diarias. Los principales síntomas son el empeoramiento de la disnea, tos, incremento del volumen y/o cambios en el color del esputo. Habitualmente estos cambios sintomáticos obligan a variar la medicación habitual.
En promedio, las personas con EPOC experimentan 1-4 exacerbaciones/año. La distribución es muy variable. Mientras algunas personas no experimentan estos episodios, otras los presentan de forma repetida (fenotipo agudizador). Muchos de estos episodios plantean la duda de si realmente son nuevas exacerbaciones o son resoluciones incompletas del episodio precedente.
Para distinguir estas situaciones, se establecen las siguientes definiciones:
• Fracaso terapéutico: se define como un empeoramiento de síntomas que sucede durante la propia agudización y que requiere un tratamiento adicional. La recuperación media después de sufrir una agudización es de aproximadamente 2 semanas. No obstante, algunas personas no se recuperan de forma completa hasta las 4-6 semanas.
• Recaída: cuando se produce un nuevo empeoramiento de síntomas entre la finalización del tratamiento de la agudización y las 4 semanas posteriores.
• Recurrencia: se produce cuando los síntomas reaparecen en un plazo inferior a un año desde la agudización precedente, después de un período de relativo buen estado de salud. Para ello se establece que deben haber transcurrido al menos 4 semanas después de completar el tratamiento de la agudización previa o bien 6 semanas desde que se iniciaron los síntomas. Las recurrencias se considerarán tempranas si aparecen entre las 4 y 8 semanas del episodio anterior, y tardías si aparecen después de este período.
Diagnóstico
Paso 1: diagnóstico de agudización de EPOC
La sospecha clínica de una agudización de EPOC se establecerá cuando se den los siguientes 3 criterios:
1. Diagnóstico previo de EPOC.
En los casos donde no se disponga de espirometría se recomienda utilizar el término “posible agudización de EPOC”. Una vez estabilizado el paciente, se deberá realizar una espirometría para confirmar el diagnóstico.
2. Empeoramiento mantenido de síntomas respiratorios, especialmente aumento de la disnea respecto a la situación basal, incremento del volumen del esputo y/o cambios en su coloración. Para valorar el grado de disnea se recomienda utilizar la escala mMRC.
3. No haber recibido tratamiento para otra agudización en las últimas 4 semanas. Si el paciente ha recibido tratamiento en las últimas 4 semanas por otra agudización no se puede etiquetar de nueva agudización, sino de recaída o fracaso terapéutico de la previa.
Se confirmará el diagnóstico de agudización de EPOC en los casos en que, se cumplan los 3 criterios previos y se hayan descartado otras causas secundarias de disnea (tabla 1).
Tabla 1. Diagnóstico diferencial de la agudización de EPOC
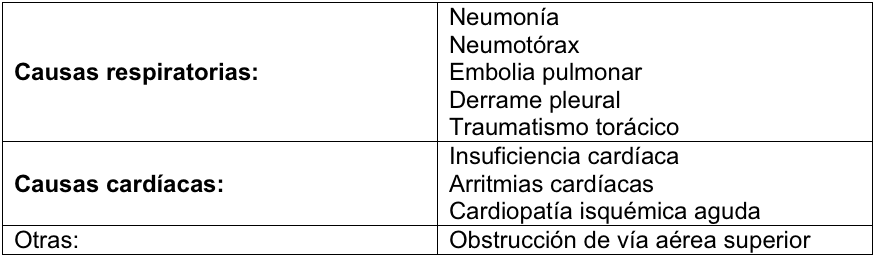
Paso 2: valorar la gravedad de la agudización
Criterios para establecer la gravedad de la agudización de la EPOC
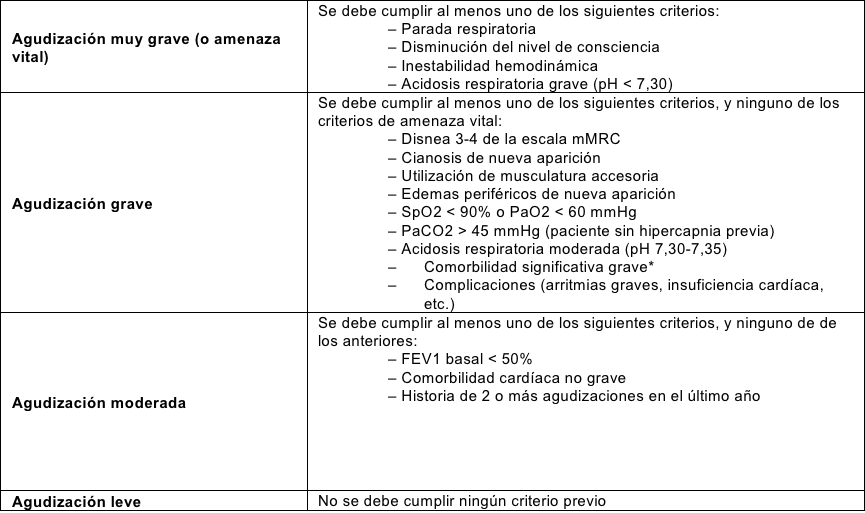
mMRC: escala de disnea modificada de la Medical Research Council.
*Cardiopatía isquémica reciente, insuficiencia renal crónica, hepatopatía moderada-grave, etc.
Paso 3: diagnóstico etiológico
Identificar la causa de la agudización es de gran importancia para un adecuado tratamiento. Aproximadamente en un tercio de los casos, la etiología no se llega a conocer. En el 50-70% de las ocasiones, la causa de la exacerbación es la infección del árbol traqueobronquial. La contaminación ambiental puede ser la causante del 5-10% de las exacerbaciones. Las infecciones virales representan cerca del 30%-50% de todas las exacerbaciones de causa infecciosa.
Plan de Actuación
Aproximación diagnóstica en atención primaria.
La historia clínica de toda agudización deberá contener como mínimo la siguiente información:
1. Sintomatología de la agudización:
• Disnea.
• Color del esputo.
• Volumen del esputo.
2. Historial de agudizaciones previas:
• La presencia de dos o más agudizaciones previas en el último año es un factor de riesgo de fracaso terapéutico (fenotipo agudizador).
3. Comorbilidades.
4. Gravedad basal de la EPOC.
5. Tratamiento previo.
En la exploración física se deberá registrar:
1. Nivel de conciencia.
2. Cianosis.
3. Utilización de la musculatura accesoria.
4. Edemas.
5. Presión arterial.
6. Frecuencia respiratoria y cardíaca.
Pruebas complementarias:
– Pulsioximetría
– Radiografía de tórax: no se recomienda realizar la radiografía de tórax sistemática en el medio ambulatorio. Será pertinente en el caso de mala evolución clínica o sospecha de complicación (neumonía, insuficiencia cardíaca, etc.).
– Electrocardiograma (ECG): permite descartar arritmias o valorar signos de cardiopatía isquémica.
Aproximación diagnóstica hospitalaria
• Historia clínica y exploración física.
• Analítica de sangre: debe incluir hemograma y parámetros bioquímicos como glucemia, urea, creatinina y electrolitos.
• Gasometría arterial
• Radiografía de tórax.
• Electrocardiograma (ECG).
• Análisis microbiológico del esputo: se deberá realizar una tinción de Gram y cultivo aerobio.
Tratamiento farmacológico de la agudización.
Broncodilatadores
En la agudización de la EPOC, de cualquier intensidad, la principal intervención consiste en la optimización de la broncodilatación, aumentando la dosis y/o la frecuencia de los broncodilatadores.
Broncodilatadores de acción corta
Son los fármacos de elección para el tratamiento de la agudización. Se deberán emplear fármacos de acción corta y rápida como los agonistas beta-2 adrenérgicos (salbutamol), y se pueden añadir al tratamiento, si fuera necesario, los anticolinérgicos de acción corta (ipratropio).
Dispositivos de liberación
La elección del sistema dependerá de la dosis que precise el paciente, su capacidad para utilizar el dispositivo y de la posibilidad de supervisión del tratamiento. Cuando se precisan dosis bajas de medicación (p. ej., 100-400 ?g de salbutamol), el cartucho presurizado (pMDI) con cámara es preferible, mientras que los nebulizadores pueden liberar dosis más elevadas con mayor facilidad.
- Beta -2 Adrenérgicos en forma de nebulización: flujo de oxígeno de 6-8 l/min empleando 1 ml (5 mg) de solución de salbutamol diluido con 3 ml de suero fisiológico, cada 6-8 horas. Cuando la situación del paciente haya mejorado, se recomienda la administración mediante cartucho presurizado (con o sin cámara espaciadora), aplicando 2-4 inh de salbutamol cada 6-8 horas.
- Anticolinérgicos en nebulización: flujo de oxígeno de 6-8 l/min, empleando 500 mcg de bromuro de ipratropio diluidos con 3 ml de suero fisiológico (se puede mezclar en la misma nebulización con los adrenérgicos B-2), para posteriormente pasar a la administración mediante cartucho presurizado (con o sin cámara espaciadora) de 2-4 inh de bromuro de ipratropio, con la misma posología que los beta-2 adrenérgicos.
Optimizar el tratamiento de la comorbilidad
En la EPOC es frecuente la coexistencia de distintas comorbilidades como hipertensión arterial, cardiopatía isquémica, arritmias, insuficiencia cardíaca o diabetes. Por ello será necesario optimizar el tratamiento de estas condiciones.
Antibióticos
La administración de antibióticos en la EPOC es más eficaz que el placebo en las agudizaciones que cumplen al menos dos de los siguientes 3 criterios (de Anthonisen): aumento de disnea, purulencia en el esputo o incremento del volumen del esputo. De los 3 criterios recomendados, el que mejor predice la infección bacteriana es el cambio en la coloración del esputo (purulencia).
El uso empírico de antibióticos debe realizarse en base al mapa de resistencias locales.
Se recomienda utilizar un antibiótico durante una agudización siempre que aparezca un cambio en el color del esputo, como expresión indirecta de posible infección bacteriana. En la agudización moderada o grave también estará indicado cuando, en ausencia de purulencia, haya incremento de la disnea y del volumen del esputo. En las agudizaciones muy graves, cuando el paciente requiere asistencia ventilatoria, la cobertura antibiótica es obligada, ya que ha demostrado reducir la incidencia de neumonía secundaria y también disminuir de forma significativa la mortalidad.
Corticoides sistémicos
En las agudizaciones moderadas y en las graves-muy graves deberá emplearse una tanda corta de corticoides sistémicos durante 7-10 días. También se valorará el uso de estos fármacos en pacientes con agudizaciones leves que no responden satisfactoriamente al tratamiento inicial.
Se recomienda administrar 0,5 mg/kg/día por vía oral (máximo de 40 mg/día) de prednisona o equivalentes hasta obtener la mejoría clínica, y suspender el tratamiento lo antes posible (preferiblemente, antes de 7-10 días). Las tandas cortas de corticoides sistémicos duran menos de 15 días y se pueden interrumpir de forma brusca sin que se produzcan efectos secundarios. La reducción progresiva de la dosis de corticoides no ha sido estudiada.
Tratamiento no farmacológico de la agudización
Oxigenoterapia
La administración de oxígeno suplementario se considera una de las piezas clave del tratamiento de la agudización grave de la EPOC que cursa con insuficiencia respiratoria. En la práctica clínica se deben administrar bajas concentraciones inspiratorias de oxígeno, del 24 o el 28%, mediante mascarillas de alto flujo tipo Venturi o mediante gafas nasales a bajos flujos de 2-4 l/min.
Rehabilitación respiratoria temprana
En pacientes con agudización grave, la rehabilitación respiratoria (RR) tras una agudización ofrece importantes beneficios. La RR es efectiva y segura en términos de reducción de ingresos hospitalarios, disminución de la mortalidad y mejoría de la calidad de vida relacionada con la salud en pacientes con EPOC tras una exacerbación.
Ventilación asistida
En los casos donde existe un fracaso ventilatorio grave, con alteración del nivel de conciencia, disnea invalidante o acidosis respiratoria, a pesar de tratamiento médico optimo, debe considerarse el empleo de soporte ventilatorio.
Ventilación mecánica no invasiva (VNI).
La VNI, junto con el tratamiento médico convencional, disminuye la mortalidad, la necesidad de intubación endotraqueal y también reduce el fracaso terapéutico.
Ventilación mecánica invasiva. (VI)
La VI debe considerarse en los casos donde se produzca acidemia y/o hipoxemia grave, junto con deterioro del estado mental.
Comentarios existentes
Estoy de acuerdo en la calidad de estos resumenes de manejo de las agudizaciones.
Estoy en desacuerdo con la afirmacion que el MDI se puede utilizar con o sin camara espaciadora. Por norma general el MDI se debería utilizar siempre CON camara espaciadora.
este tema y el anterior SON MUY PRACTICOS A LA HORA DE NUESTRO TRABAJO.
interesante y muy util para el manejo diario de estos pacientes. Solo añadir que en la "exploracion de la aproximaciuon al diagniostico de agudizacion de EPOC en AP faltaria añadir control de Tª, no os parece?.
Esta unidaad la veo de gran interés. Como dicen las compañeras enseñar a detectar los signos de alarma ante una descompensación e iniciar la toma de decisiones inciden en una mejor y pronta evolución
Me sumo al comentario de la compañera aterior y añadir también que me parece fundamental enseñar a los pacientes a reconocer los síntomas de alarma y como actuar
Tanto este resumen como la estrategia de cuidados en IC me parecen muy valiosos. Indispensables para la práctica habitual. No se trata ya de disponer de más o menos tiempo en nuestro trabajo sino de tener conceptos claros y entrenamiento. Así podremos contribuir al mantenimiento del sistema disminuyendo gastos y mejorando la calidad de vida del paciente y su familia. Enhorabuena a los docentes
Una vez mas, esta unidad es de gran interés en nuestra práctica clínica diaria y contiene toda aquella información de utilidad en el dia a dia de la consulta