Comentarios de Unidad 6. Mejorando la atención a las personas con enfermedades crónicas. Intervenciones recomendadas en la IC y EPOC
Lectura 4: "Adecuación del tratamiento farmacológico en IC estable"
El tratamiento farmacológico de la insuficiencia cardiaca (IC) debe estar orientado a conseguir objetivos que podemos agrupar en tres áreas de mayor a menor relevancia:
1) Pronóstico:
- Disminución de la mortalidad.
2) Morbilidad:
- Alivio de signos y síntomas.
- Mejoría de la calidad de vida.
- Aumento de la capacidad de ejercicio.
- Reducción de la necesidad de hospitalización.
3) Prevención:
- Disminución de la progresión del daño miocárdico.
- Facilitación del remodelado cardiaco.
En el caso de la IC sistólica o con fracción de eyección (FE) reducida los medicamentos con evidencia demostrada de cumplir con alguno de los objetivos referidos son:
1) Sobre la mortalidad
- Betabloqueantes.
- Inhibidores de la enzima convertora de angiotensina (IECA).
- Antagonistas del receptor mineralocorticoide (ARM).
- Inhibidores del receptor de angiotensina (ARA).
2) Sobre la morbilidad:
- Diuréticos.
- Ivabradina
- Digoxina.
Sin embargo y hasta la fecha, los ensayos clínicos realizados en pacientes con fracción de eyección (FE) conservada o IC diastólica no han mostrado reducción ni en la mortalidad ni en las hospitalizaciones, tan solo verapamilo mejoró la capacidad de ejercicio y los síntomas en 2 pequeños estudios. Este tipo de insuficiencia cardiaca es la predominante en pacientes ancianos y con pluripatología, y representa entre un 50 y un 75% de las personas ingresadas por insuficiencia cardiaca.
A continuación haremos un reposo de las principales clases terapéuticas poniendo especial énfasis en sus indicaciones, eficacia y forma de uso en lo relativo a dosis y actuación en caso de efectos secundarios.
Inhibidores de la enzima convertora de angiotensina (IECA):
Indicaciones:
Los IECA están indicados, asociados a betabloqueantes, en la totalidad de pacientes con insuficiencia cardiaca sintomática (clase II-IV) y FE < 40%.
Contraindicaciones:
- Antecedentes de angioedema.
- Estenosis bilateral de las arterias renales.
- Gestación.
Eficacia:
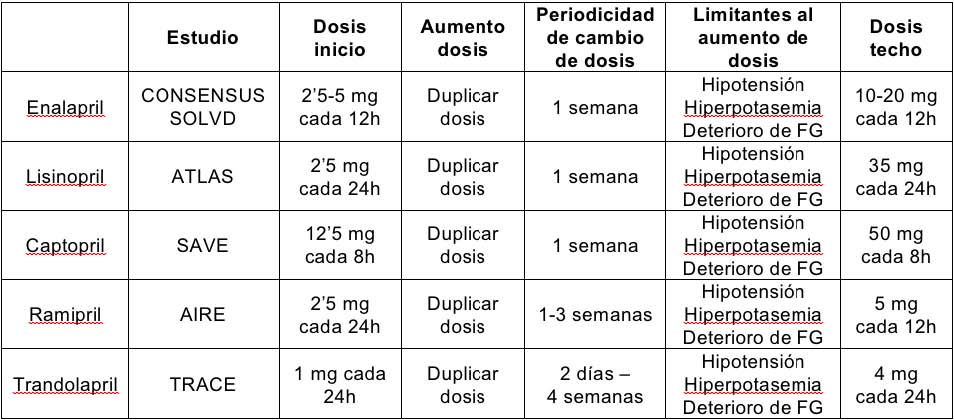
Captopril, enalapril, lisinopril, ramipril y trandolapril han demostrado en ensayos clínicos, la reducción de la mortalidad y de los ingresos por descompensación, y mejoría de la calidad de vida y la función ventricular.
Principios del tratamiento con IECA:
Antes del inicio de tratamiento hay que valorar la función renal e iones, debiendo tener especial precaución si:
- Potasio > 5 mmol/l.
- Creatinina > 2’5 mg/dl o filtrado glomerular (FG) estimado < 30 ml/min/1’73 m2.
En cualquier circunstancia habrá que volver a revisarlos a las dos semanas de iniciado el tratamiento y a las 2 semanas de la dosis final, y a partir de ahí cada 4 meses.
El inicio de dosis y su posterior ajuste debe adecuarse al esquema terapéutico utilizado en los ensayos con IECA, de modo que de forma progresiva debemos intentar llegar a las dosis máximas recomendadas, o a la máxima dosis tolerada.
Actuación ante efectos secundarios:
- La hipotensión es el efecto secundario más frecuente. En caso de aparición antes de considerar reducir la dosis o suspender el IECA, hay que valorar reducir o suspender la dosis de nitratos y/o antagonistas del calcio caso de tomarlos, así como valorar reducir la dosis de diuréticos siempre que haya un buen control de síntomas y signos de congestión.
- La tos seca se produce en un 3-10% de pacientes y en caso de no encontrar una causa alternativa obliga a su suspensión, y sustitución por un ARA.
- También habrá que suspender el IECA cuando aparezca angioedema, debiendo comprobar su resolución antes de iniciar ARA.
- Cuando se registre hiperpotasemia hasta 5’5 mmol/l y/o aumento de la creatinina hasta 3 mg/dl, se puede mantener la dosis de IECA, buscando factores favorecedores como el uso concomitante de AINE, ahorradores de potasio, o dosis excesivas de diuréticos. En caso de aumentos superiores a esos umbrales se debe suspender el IECA y contactar con el especialista hospitalario.
Betabloqueantes
Indicaciones:
Los betabloqueantes están indicados, asociados a IECA, en pacientes con insuficiencia cardiaca sintomática (clase funcional II-IV) y FE ? 40%.
Contraindicaciones:
- Asma bronquial. No está contraindicado su uso en pacientes con EPOC.
- Bloqueo AV de 2º o 3º grado.
- Enfermedad del nodo sinusal en ausencia de marcapasos.
- Bradicardia sinusal con < 50 sistoles por minuto.
Eficacia:
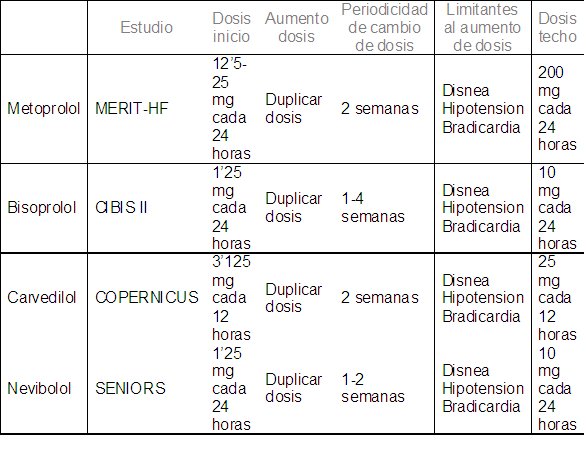
Sólo metoprolol en forma retard (succinato de metoprolol), bisoprolol y carvedilol han demostrado a través de ensayos clínicos aleatorizados beneficio sobre la morbimortalidad en pacientes con insuficiencia cardiaca sistólica o con la FE reducida.
En el caso de nevibolol el estudio SENIORS incluía pacientes > 70 años y hasta un 35% de pacientes con FE conservada, consiguiendo una reducción de la variable compuesta de hospitalización y muerte por causa cardiovascular.
Principios del tratamiento con BB:
El paciente debe encontrarse clínicamente estable, sin detrimento de que en los días previos al inicio del tratamiento haya presentado una descompensación grave, de modo que antes del alta hospitalaria y una vez retirado el soporte ventilatorio y de inotropos, se debe iniciar el tratamiento betabloqueante.
El inicio de dosis y su posterior ajuste debe adecuarse al esquema terapéutico utilizado en los grandes estudios con betabloqueantes, de modo que de forma progresiva debemos intentar llegar a las dosis máximas recomendadas, o a la máxima dosis tolerada por el paciente antes de aparecer disnea, hipotensión sintomática o bradicardia < 50 spm.
Actuación ante efectos secundarios:
- Si aumento de disnea y/o edemas, aumentar diuréticos, y reducir o suspender el betabloqueante que se volverá a introducir tras estabilización.
- Si hipotensión antes de considerar reducir la dosis o suspender el BB, hay que valorar reducir o suspender la dosis de otros hipotensores que pudiera estar tomando el paciente.
- Si bradicardia reducir la dosis de BB o la de otros cronotropo negativos como la digoxina si la tuviera. En caso de BAV descartar hiperpotasemia.
Antagonistas del receptor de la angiotensina (ARA)
Indicaciones:
- Pacientes con disfunción ventricular con FE < 40% como tratamiento alternativo a los IECA en caso de intolerancia a éstos.
- En la actualidad han sido relegados por los antagonistas del receptor mineralocorticoide como tratamiento de segunda línea para pacientes que permanecen sintomáticos a pesar de tratamiento con IECA+BB.
Contraindicaciones:
-Estenosis bilateral de las arterias renales.
-Gestación.
Eficacia:
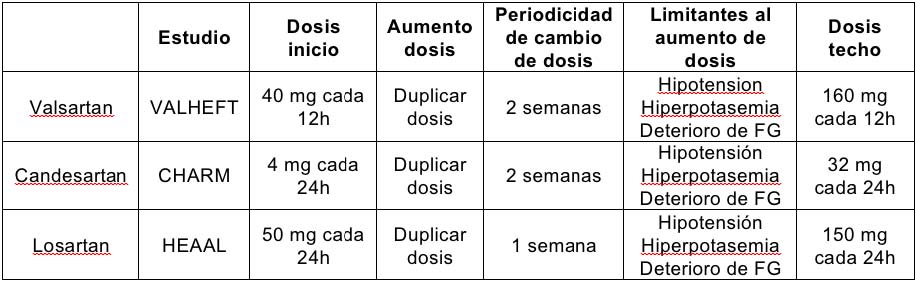
Valsartan, Candesartan y losartan han demostrado en ensayos clínicos que mejoran la calidad de vida, el control de síntomas, y disminuyen la necesidad de ingresos por descompensación, además de disminuir el riesgo de muerte prematura.
Principios del tratamiento con ARA:
Antes del inicio de tratamiento hay que valorar la función renal e iones, debiendo tener especial precaución si:
- Potasio > 5 mmol/l.
- Creatinina > 2’5 mg/dl o filtrado glomerular (FG) estimado < 30 ml/min/1’73 m2.
En cualquier circunstancia habrá que volver a revisarlos a las dos semanas de iniciado el tratamiento y a las 2 semanas de la dosis final, y a partir de ahí cada 4 meses.
El inicio de dosis y su posterior ajuste debe adecuarse al esquema terapéutico utilizado en los ensayos clínicos con ARA, de modo que de forma progresiva debemos intentar llegar a las dosis máximas recomendadas, o a la máxima dosis tolerada.
Actuación ante efectos secundarios:
-En caso de hipotensión antes de considerar reducir la dosis o suspender el ARA valorar reducir o suspender la dosis de nitratos y/o antagonistas del calcio caso de tomarlos, y reducir la dosis de diuréticos siempre que hay un buen control de síntomas y signos de congestión.
-Cuando se registre hiperpotasemia hasta 5’5 mmol/l y/o aumento de la creatinina hasta 3 mg/dl, se puede mantener la dosis de ARA, buscando factores favorecedores como el uso concomitante de AINE, ahorradores de potasio, o dosis excesivas de diuréticos. En caso de aumentos superiores a esos umbrales se debe suspender el ARA y solicitar consulta al especialista hospitalario.
Antagonistas del receptor mineralocorticoide (ARM)
Indicaciones:
Pacientes con FE<35%, disnea clase II-IV a pesar de dosis óptimas de IECA (o ARA) y BB.
Contraindicaciones:
Uso concomitante con inhibidores de CYP3A4 como ketoconazol, itraconazol, claritromicina, ritonavir o nelfinavir.
Eficacia:
Espironolactona y eplerenona son los agentes de este grupo con evidencia nivel A en cuanto a mejoría sobre supervivencia y la hospitalización debida a insuficiencia cardiaca.
Principios del tratamiento con ARM:
Antes del inicio de tratamiento hay que valorar la función renal e iones, debiendo tener especial precaución si:
- Potasio > 5 mmol/l.
- Creatinina > 2’5 mg/dl o filtrado glomerular (FG) estimado < 30 ml/min/1’73 m2.
En cualquier circunstancia habrá que volver a revisarlos entre 1-4 semanas tras inicio o cambio de dosis, y a partir de ahí a los 8 y 12 semanas, 6,9 y 12 meses y finalmente cada 4 meses.
En el caso de ambos fármacos la dosis inicial será de 25 mg diarios que tras 4-8 semanas y después de comprobar hiperpotasemia o deterioro renal significativos se podrá aumentar a una dosis de mantenimiento de 50 mg al día.
Actuación ante efectos secundarios:
Como consejos generales preventivos se debe evitar el uso de AINE y el consumo de sustitutos de la sal con alto contenido en potasio.
Si aumento de potasio por encima de 5’5 mmol/l, o empeoramiento de la función renal con creatinina > 2’5 mg/dl o FG estimado < 30 ml/min/1’73 m2 reducir a la mitad la dosis del medicamento y comprobar mejoría de parámetros solicitando bioquímica sanguínea. Asegurar que no esté usando AINE o consumiendo sustitutos de la sal alto contenido en potasio.
Caso de hiperpotasemia por encima de 6 mmol/l, o empeoramiento de la función renal con creatinina > 3’5 mg/dl o FG estimado < 20 ml/min/1’73 m2 suspender el medicamento y pedir consulta hospitalaria.
Ivabradina
Mecanismo de acción:
Es un fármaco que cuyo mecanismo de acción es el bloqueo de los canales If del nodo sinusal produciendo un enlentecimiento de la frecuencia cardiaca en pacientes con ritmo sinusal, sin efectos sobre la presión arterial.
Indicaciones:
Pacientes con FE?35%, disnea refractaria a la triple terapia de un betabloqueante a la dosis máxima tolerada, un IECA (o ARA si intolerancia) y un antialdosterónico (o ARA), y que presentan frecuencia cardiaca sinusal > 70 latidos por minuto.
Se puede considerar su uso para reducir el riesgo de hospitalización en pacientes con intolerancia a betabloqueantes que mantiene frecuencia cardiaca > 70 spm, siempre asociado a un IECA y antagonista de aldosterona.
Eficacia:
En el estudio SHIFT ivabradina demostró disminuir el reingreso hospitalario por insuficiencia cardiaca usado a dosis inicial de 5 mg cada 12 horas, con posibilidad de aumento a las 2 semanas a 7,5 mg cada 12 horas.
Digoxina
Indicaciones:
- Insuficiencia cardíaca en presencia de fibrilación auricular con respuesta ventricular > 80 lpm a pesar de tratamiento con BB.
- Puede usarse en ritmo sinusal si persisten síntomas a pesar del tratamiento estándar con betabloqueantes, IECA (o ARA) y ARM(o ARA) en pacientes con FE<45%.
Eficacia:
No modifica la mortalidad. Su beneficio se circunscribe a la reducción de ingresos por empeoramiento de la IC.
Principios del tratamiento:
De acuerdo al diseño del ensayo DIG, la dosis de inicio será de 0’125 mg para pacientes con FG ajustado por peso y sexo < 30 ml/min, y 0’250 mg diarios para pacientes con FG superior. Esta dosis inicial se ajustará a partir de las 2 semanas, hasta un máximo de 0’5 mg/día para asegurar que se alcanza el rango terapéutico del fármaco entre 0’7-2 ng/ml. La práctica clínica habitual de no administrar el fármaco durante los fines de semana no tiene ningún sustento científico, y a lo único que conduce es a niveles infraterapeúticos.
Actuación ante efectos secundarios:
El principal efecto secundario son las arritmias, sobre todo bradiarritmias, que dependiendo de la repercusión clínica obligarán a la suspensión parcial o total del medicamento. Están favorecidas por la hipopotasemia, insuficiencia renal, y estrecho margen terapeútico, siendo obligada la monitorización estrecha de los niveles del fármaco, así como cifras de creatinina y potasio.
Diuréticos
Eficacia:
Los diuréticos mejoran la retención de líquido que caracteriza la insuficiencia cardiaca, proporcionando a pacientes un alivio rápido de la disnea y edemas. Sin embargo no se ha estudiado su efecto sobre la mortalidad y morbilidad.
Clases:
Según el segmento del túbulo renal donde actual y su mecanismo de acción se distinguen:
1) Tiazidas: bloquean el cotransporte cloro/sodio en túbulo distal, son de potencia media, pero efecto prolongado, y presentan una buena absorción oral que los hace candidatos para el tratamiento ambulatorio de la IC estable en clase funcional I-II. Los más usados son:
-Hidroclorotiazida: a dosis inicial de 25 mg/día que se ajustará para control de sintomas entre 12’5-100 mg/día.
-Clortalidona: se inicia con 50 mg/d titulando para mantenimiento de estabilidad entre 25-100 mg/d.
2) Diuréticos de asa: actúan en el segmento ascendente del asa de Henle, siendo los más potentes, y de uso recomendado en la fases de descompensación, en pacientes con clase funcional III-IV o en presencia de FG < 30 ml/min. Incluyen:
-Furosemida: la dosis de inicio oscila entre 20-40 mg/d, pudiendo llegar si se precisa a 240 mg/d.
-Torasemida: comenzar con 5 mg/d. Dosis techo: 20 mg/d.
3) Ahorradores de potasio no antagonistas de la aldosterona: amiloride y triamterene. Por su escasa potencia, riesgo de hiperkaliemia, y no presentar ventajas adicionales, se desaconseja su utilización.
Resistencia a diuréticos:
Una situación frecuentemente reproducida en la práctica clínica, especialmente con el uso prolongado de furosemida en presencia de insuficiencia renal, es la escasa respuesta con refractariedad de los edemas y/o disnea, a diuréticos, lo cual es reflejo de una resistencia a diuréticos, circunstancia que se puede mejorar con las siguientes acciones:
- Aumentar la dosis total diaria.
- Repartir la dosis diaria en 2-3 tomas para no dejar intervalos del día libres de efecto diurético, ya que en ellos se produce una reabsorción compensatoria de sodio.
- La inadecuada absorción del medicamento derivada del edema intestinal que acontece en la IC que en el caso de la furosemida hace que la biodisponibilidad oral fluctúe entre el 10-100%, se puede solucionar administrando el fármaco en ayunas, o rotando de diurético de asa cambiando furosemida por torasemida con una equivalencia de dosis de 40 mg de furosemida = 10 mg de torasemida.
- Asociar diuréticos con distinto mecanismo de acción como tiazidas que actúan contrarrestando la intensa reabsorción de sodio debida a hipertrofia de segmentos distales de la nefrona debido al uso continuo de diuréticos.
- Descartar que haya de forma encubierta una falta de adherencia al tratamiento, ya que la excesiva diuresis nocturna puede impedir el sueño facilitando el abandono. Dar la última dosis del día en la merienda puede evitar esta circunstancia.
- Suspender AINE.
- Optimizar el gasto cardíaco evitando la hipotensión, y en pacientes ingresados usando aminas cuando este indicado, usando dosis bajas de diuréticos si persiste situación de bajo gasto y oliguria.
Algoritmo de tratamiento diurético:
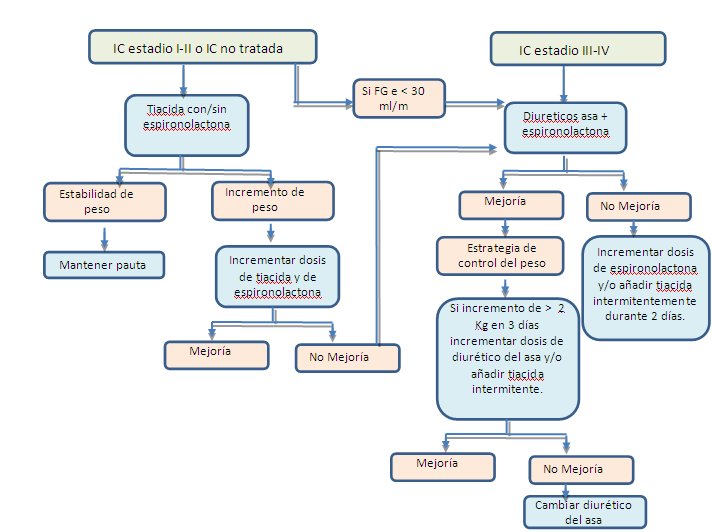
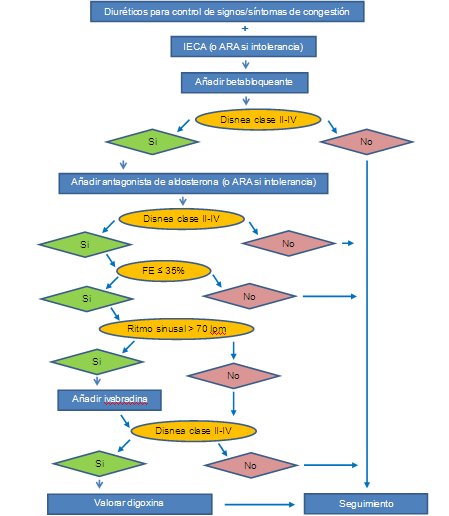
Algoritmo terapéutico de la insuficiencia cardiaca sistólica sintomática:
Importancia y tratamiento de las comorbilidades
Entre un 50-75% de pacientes con diagnóstico de insuficiencia cardiaca van a tener asociada al menos una segunda enfermedad crónica, lo cual tiene trascendencia por diferentes motivos:
1) Algunos de los fármacos empleados para tratar la comorbilidad pueden empeorar la IC como esteroides en EPOC o glitazonas en diabetes.
2) Esa segunda enfermedad crónica contraindica el uso de un grupo de fármacos de demostrada eficacia en la IC como sucede con los IECA, ARA o ARM en la ERC.
3) Interacciones farmacológicas entre los medicamentos de una y otra enfermedad como sucede entre beta-bloqueantes y beta-agonistas para la EPOC y el asma.
4) Muchas de las comorbilidades empeoran de forma independiente la morbimortalidad de la IC.
A continuación revisamos aquellas enfermedades más prevalentes.
1.- Enfermedad pulmonar obstructiva crónica (EPOC).
La EPOC también confiere un peor pronóstico a la IC. La terapia de elección sigue siendo la asociación de IECA y BB, pues la mayoría de pacientes toleran adecuadamente los BB teniendo la precaución de iniciarlos a dosis bajas, titular la dosis de forma progresiva, siendo en este caso de elección por su cardioselectividad bisoprolol, metoprolol o nevibolol.
2.- Enfermedad renal crónica (ERC).
También muy común asociada a la IC, asimismo marcador de peor evolución. Al ser pacientes habitualmente excluidos de los ensayos clínicos es escasa la evidencia en la que apoyarse para decidir qué fármacos utilizar. No existe un nivel de creatinina concreto que contraindique de forma absoluta el uso de ninguno de ellos, pero si tendremos que tomar precauciones especiales con algunos:
- Diuréticos: en el caso de tiazidas y diuréticos de asa debido al menos efecto diurético en pacientes con ERC será preciso utilizarlos a dosis más altas o bien combinarlos para superar esa resistencia. En el caso de los antagonistas de la aldosterona habrá vigilar estrechamente la cifras de potasio y creatinina.
-IECA y ARA: Al igual que con los antialdosteronicos hay que ser extremadamente celoso en la monitorización de la función renal e iones con los plazos antes detallados. Pueden causar insuficiencia renal en general leve y transitoria, de modo que si no hay mejoría hay que buscar hipotensión, diuresis excesiva o estenosis de arteria renal.
-Digoxina: monitorizar niveles a las 2 semanas tras inicio o modificación de dosis según se ha desarrollado anteriormente.
3.- Anemia.
Se han relacionado cifras de hemoglobina por debajo de 10 gr/dl con aumento significativa de la mortalidad e ingresos debidos a IC. Se debe investigar la anemia por los medios habituales y tratar la causa cuando sea corregible. Hasta la fecha salvo 1 ensayo con hierro iv en IC sistólica CF II-III donde mejoró la capacidad de ejercicio, no existe evidencia de que la ferroterapia parenteral o el uso de estimulantes de la eritropoyesis, fuera de las recomendaciones específicas para ERC, mejoren el pronóstico de lC con anemia.
4.- Diabetes mellitus (DM).
La coexistencia de diabetes empeora el pronóstico. No existen efectos deletéreos sobre el control glucémico del tratamiento estándar con IECA y BB que es el que debe indicarse de entrada, aunque algunos estudios revelan diferencias intraclase dentro de los BB con un mejor perfil glucémico para carvedilol. En cuanto a los hipoglucemiantes de elección, aunque ningún estudio de forma concluyente ha demostrado que el uso de éstos reduzca el riesgo de IC, en base a los datos del estudio UKPDS metformina es el fármaco de elección, desaconsejándose por empeorar los síntomas y aumentar la necesidad de ingreso el uso de tiazolidinedionas (TZD).
5.- Hipertensión arterial (HTA).
En pacientes con insuficiencia cardiaca los objetivos de reducción de presión arterial son:
a. < 140/90 mmHg como límite general.
b. < 130/80 mmHg en pacientes de alto riesgo:
- Diabéticos.
- AVC.
- IAM.
- Insuficiencia renal.
- Microalbuminuria.
La elección de fármacos tendría que tener en cuenta la evidencia de beneficio específico sobre la morbimortalidad de la IC según se ha desarrollado anteriormente, de modo que IECA y BB serían de primera elección, en segundo lugar estarían los diuréticos, y a continuación el resto de grupos terapéuticos, con la salvedad de que en pacientes con IC con FE deprimida se debe evitar el uso de antagonistas del calcio excepto amlodipino o felodipino.
6.- Hiperuricemia.
Como hipouricemiante se puede usar alopurinol. En las crisis de gota siempre que no haya insuficiencia renal severa se aconseja usar colchicina en vez de AINE. En cuanto a los fármacos para la IC como diuréticos se deben evitar las tiazidas por favorecer la hiperuricemia, mientras que en cambio losartan tiene efecto uricosúrico.
7.- Cardiopatía isquémica.
No hay que tomar precauciones con BB, ivabradina, o nitratos, tampoco con antagonistas del calcio salvo verapamilo y diltiazem en IC con FE deprimida.
8.- Depresión.
Probablemente infradiagnosticada repercute en una peor evolución clínica. Se recomienda valorar de forma protocolizada, evitando en su tratamiento el uso de litio o antidepresivos tricíclicos.
9.- Disfunción eréctil.
No hay problemas para el uso de inhibidores de la fosfodiesterasa salvo en pacientes en tratamiento con nitratos.
Comentarios existentes
un resumen del tratamiento de la IC muy bueno. Gracias
Un resumen tremendamente completo y claro.enhirabuena por el trbajo
Como dice Antonio Javier es un buen resumen yendo a lo esencial y puntos claves a la hora del tratamiento en la IC y deberíamos todos disponer de él en las consultas de AP. Sin duda evitaríamos efectos adversos secundarios en ocasiones a la prescripción de los propios profesionales. Importante que no aparece en esta unidad, el conciliar la medicación de hosptial y AP para evitar duplicidades o medicaciones no indicadas.
Me ha aclarado bastantes dudas que tenía sobre la medicación. Yo también como enfermera considero muy importante tener unas nociones básicas sobre la medicación que utilizan nuestros pacientes
Me ha parecido un resumen espectacular del trtAmiento farmacológico de la IC
Estoy de acuerdo. Aunque el médico sea el que prescribe las enfermeras debemos conocer las interacciones, efectos secundarios etc.... sobre todo en el manejo de patologías tan frecuentes como la EPOC e IC.
La adecuación del tratamiento farmacológico es importantisimo, conocer los mecanismos de accion, interacciones, incompatibilidades, dosis adecuadas etc etc es fundamental, aunque el que prescribe es el facultativo( médico de familia, cardiologo, neumologo, internista etc)el profesional de enfermeria ha de tener un conocimiento adecuado de los fámacos que maneja, sobre todo en patologias tan frecuentes como son IC y EPOC.
Totalmente de acuerdo con mis compañeros que así lo han manifestado, un magnífico resumen que nos aclara gran cantidad de dudas en el tratamiento del paciente con Insuficiencia cardiaca y que sin duda nos ayudará en nuestra práctica clínica