Comentarios de Unidad 2. Cómo avanzar en el manejo de los aspectos educativos para la atención a personas con enfermedad crónica: educación terapéutica
Lectura 3: "Educación terapéutica en personas con diabetes"
La educación terapéutica para personas con diabetes debe ser el apoyo en la toma de decisiones compartidas basadas en el mejor conocimiento disponible que ayuden al individuo y a su familia a alcanzar los objetivos previamente pactados, autogestionando su enfermedad, para evitar las complicaciones derivadas de la misma, con la mejor calidad de vida posible.
Para ayudar a las personas a gestionar su salud siempre debemos trabajar de forma profesional y persona con diabetes los siguientes aspectos respecto al proceso educativo:
- Objetivos ¿Para qué?
- Contenidos ¿Qué?
- Metodología didáctica ¿Cómo?
- Evaluación ¿Se ha producido y se mantiene el cambio?
Objetivos:
Existe un consenso internacional sobre los criterios de resultados u objetivos a conseguir en proceso de aprendizaje de la persona con diabetes, publicados en “Proyecto de Resultados de Otawa” en su tercera edición: “Autocontrol de la diabetes” (NOC 1619)
De los indicadores propuestos se elegirán los que en cada caso sean procedentes según la experiencia vital del individuo y su familia y tras ser pactados con ellos.
Contenidos:
Los contenidos aconsejados son:
- Descripción del proceso de la enfermedad, las opciones de tratamiento y los objetivos de control.
- Incorporación al estilo de vida una alimentación equilibrada adaptado culturalmente.
- Incorporación de la actividad física al estilo de vida.
- Efectos secundarios y forma adecuada de toma de medicamentos pautados.
- Autogestión de la insulina (si fuese el caso) para que haya seguridad y eficacia terapéutica.
- Monitorización la glucemia y las cetonas (si esta indicado) y utilizar los resultados para la toma de decisiones.
- Prevenir, detectar y tratar las complicaciones agudas.
- Prevenir (mediante un comportamiento que reduzca los riesgos), detectar y tratar las complicaciones crónicas.
Metodología didáctica:
Es muy importante utilizar una metodología adecuada al objetivo marcado y a las características.
Los métodos didácticos son:
- Expositivo: Solo participa la persona encargada de impartir el contenido, exponiendo el tema.
- Demostrativo: Consta de 2 fases en la primera la persona que ejerce como docente hace y la persona con diabetes o su familia observa y en la segunda fase, la persona discente hace y el docente retroalimenta
- Interrogativo: El equipo docente plantea una pregunta interesante y el conjunto de participantes resuelven.
- Por descubrimiento: El equipo docente propone la resolución de un problema y es el alumnado el que busca la información y propone la solución.
Estos métodos didácticos pueden ser utilizados de forma grupal o individual.
La metodología grupal tiene como ventaja que se consiguen los mismos resultados que de forma individual, pero llega a más gente en menos tiempo, siendo más costo efectivo.
Evaluación:
Evaluar el pacto de objetivos, es prioritario, tras realizar las intervenciones necesarios, se evaluaran los indicadores NOC, es fundamental incluir la evaluación de la calidad de vida.
ALIMENTACION
Uno de los pilares en el que sustenta el plan terapéutico de la diabetes es la alimentación, junto al ejercicio físico y la terapia farmacológica.
La alimentación en personas con diabetes no difiere de lo que sería una alimentación saludable para el resto de la población: ¿Cómo se puede definir una alimentación saludable? Se puede pensar que alimentación saludable es "La que favorece un estado de bienestar físico, mental, social, y en caso de ser necesario forma parte del tratamiento como en el caso de la diabetes”.
El abordaje de la alimentación en personas con diabetes debe plantearse dentro del “Consejo dietético Intensivo” como proceso educativo que engloba de manera integral, trasmisión de conocimientos, adquisición de habilidades, destrezas, actitudes y mantenimiento de la motivación precisa para mantener las conductas saludables.
La clave del éxito de la adhesión es individualizar la alimentación, por lo que tendremos que adaptarlo a cada persona y facilitar el proceso de aprendizaje.
- Valorar el punto de partida de cada persona y su entorno
- Utilizar métodos pedagógicos que fomenten su participación activa.
ETAPAS DE LA EDUCACION TERAPÉUTICA NUTRICIONAL
Cómo en otros procesos las etapas para desarrollar en este aspecto son:
- VALORACIÓN INICIAL
- OBJETIVOS EDUCATIVOS DE APRENDIZAJE DIETÉTICO
- PROCESO DE APRENDIZAJE DIETÉTICO
- PACTO Y TRANSMISIÓN DEL PLAN DE ALIMENTACIÓN
- SEGUIMIENTO Y EVALUACIÓN
1.-Valoración
- Hábitos dietéticos: Antropometría, equilibrio nutricional, horarios, lugar, persona encargada de cocinar, intolerancias y gustos alimentarios
- Tratamiento y evolución clínica de la enfermedad: Edad, tipo diabetes, tratamiento, evolución, factores riesgo, complicaciones crónicas, objetivos control.
- Actividad física: tipo, frecuencia, horarios
- Entorno social - familiar y cultural: grado apoyo familiar, cultura alimentaria.
- Escolarización, capacidad de aprendizaje
- Estado emocional
2.-Objetivos educativos del aprendizaje dietético: Dependiendo de la valoración inicial establecemos algunos de los siguientes objetivos:
- Identificar alimentación como forma saludable de alimentarse y como parte fundamental del tratamiento.
- Reconocer grupos de alimentos
- Aprender a realizar intercambios equivalentes en el mismo grupo de alimentos.
- Consensuar un plan de alimentación individualizado, adaptado al menú familiar.
- Relacionar glucemia capilar con aporte glucídico y actividad según tratamiento farmacológico y objetivos control.
3.- Proceso aprendizaje dietético: Los métodos más habituales para enseñar la alimentación a personas con diabetes son los siguientes
- Método del plato: Método sencillo de planificar comidas según porciones que se establecen de forma visual.
- Dieta por raciones o equivalencias
- Método de la mano
- Pirámide de los alimentos
- Menús planificados previamente
- Método del semáforo: listado de alimentos recomendados (verde), limitados (beige) y desaconsejados (rojo).
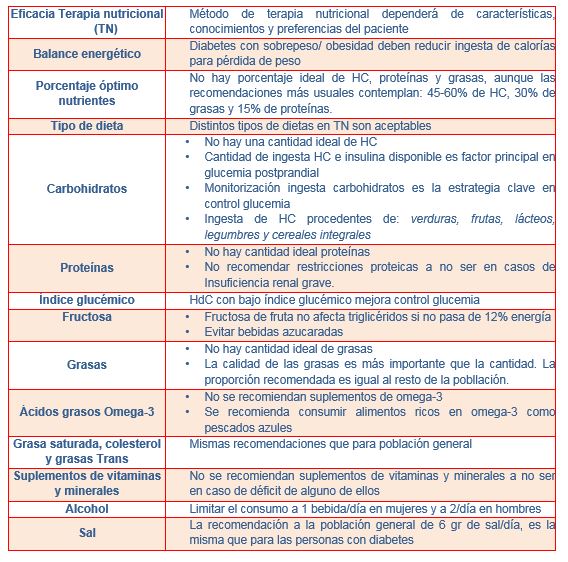
La ADA (American Diabetes Association), en sus recomendaciones nutricionales en diabetes, aconseja la monitorización de la ingesta de carbohidratos como estrategia clave en el control de la glucemia. Sin embargo en personas con DM 2, generalmente con sobrepeso u obesidad es precisamente el control del estado ponderal el que prima a la hora de abordar la terapia nutricional. Por lo tanto el contenido calórico de los alimentos y su conocimiento por parte del paciente es un aspecto clave.
Dieta por raciones: Necesario uso de tablas para hacer intercambios o equivalencias.
- Clasificar alimentos en 6 grupos: Vegetales, lácteos, frutas, harinas, proteínas y grasas.
- Realizar equivalencias dentro de cada grupo
- Concepto ración como medida de equivalencia
- Ración = 10 gr del nutriente principal
1 Ración de HC = 10 gr de HC
Niveles aprendizaje en el “Recuento carbohidratos”
NIVEL 1: Inicial o supervivencia
- Diferenciar grupos alimentos, especialmente, en HC, en personas con DM2 es también importante reconocer los alimentos ricos en grasas (más calóricos) para facilitar la perdida ponderal al evitarlos o restringirlos.
- Hacer intercambios equivalentes
- Adaptar pesos a volúmenes
- Planificar menús equivalentes.
NIVEL 2: Básico
- Relacionar glucemia con ingesta, fármacos y actividad física
- Saber modificar la alimentación en función de esas variables
NIVEL 3: Avanzado
- Ajustar dosis de insulina según aporte HC, utilizando ratio: insulina/carbohidratos.
4.- Pacto y transmisión del plan de alimentación:
TALLERES DE ALIMENTACIÓN (posibles talleres para facilitar de manera práctica el aprendizaje de alimentación en diabetes)
|
5.- Seguimiento y evaluación
- Resultados:
- Peso, nivel de lípidos, glucemias, TA, grado satisfacción del tipo de alimentación
- Conocimientos y habilidades:
- Capacidad de explicar plan alimentación pactado
- Intercambios equivalentes
- Actitud:
- Integración al menú familiar
Compromiso de continuar con hábitos alimentarios adquiridos
RECOMENDACIONES DE LA TERAPIA NUTRICIONAL EN DIABETES. ADA 2013
EJERCICIO FISICO
Objetivos:
- Que la persona con diabetes comprenda la importancia del ejercicio físico en el control metabólico.
- Motivarles para realizar ejercicio físico, al menos tres días por semana, según capacidades.
Las personas diabéticas serán capaces de:
- Identificar los beneficios del ejercicio
- Reconocer las recomendaciones de actividad física en una persona adulta
- Valorar las precauciones antes de iniciar el ejercicio.
El ejercicio físico es una parte importante del plan terapéutico de la diabetes.
Evidencias recomendadas:
Hay evidencias que corroboran su importancia para mejorar el control glucémico, el mantenimiento de peso y reducir riesgo cardiovascular, que a continuación se recomiendan:
• 150 min/semana actividad aeróbica de intensidad moderada.
• 90 min/semana ejercicio aeróbico vigoroso
• 3días/semana. No más de 2 días consecutivos sin actividad física.
(Nivel de evidencia A).
Es necesario que la persona con diabetes conozca los beneficios del ejercicio físico para mejorar su adherencia:
• Favorece la pérdida de peso y el mantenimiento del normopeso.
• Mejora la elasticidad corporal, la sensación de bienestar físico y psíquico y la calidad de vida.
• Disminuye la glucemia durante y después del ejercicio.
• Disminuye las necesidades de la insulina. Mejora la sensibilidad a la insulina.
• Mejora la función cardiovascular.
• Disminuye las cifras de tensión arterial.
• Aumenta las concentraciones de colesterol HDL (“colesterol bueno” o “protector”).
Hay que tener en cuenta las circunstancias personales de cada individuo, que pueden ser limitantes:
•Si se tiene diabetes y obesidad, hay que realizar actividades que no provoque lesiones osteoarticulares.
• En enfermedades cardiovasculares, neuropatía y nefropatía.
• Si hay una retinopatía avanzada, se han de evitar aquellas actividades que produzcan vibraciones fuertes, movimientos bruscos o incrementos importantes de la presión sanguínea.
• Si se ha hecho tratamiento con láser, hay que consultar con el oftalmólogo.
• No es aconsejable practicar deportes de riesgo como: submarinismo, paracaidismo, boxeo, alpinismo y escalada, si la diabetes está descompensada.
• El ejercicio debe estar adaptado a cada persona, tanto en el tipo de actividad como a los gustos de la persona, y siempre estará adaptado a su dieta y a su tratamiento.
En personas con tratamientos con insulina, se deben dar unas recomendaciones para antes de realizar el ejercicio:
• No se puede sustituir el ejercicio por insulina.
• No administrar insulina en la zona del músculo que vayamos a ejercitar.
• No hacer ejercicio en el pico de máxima acción de la insulina.
• Realizar autoanálisis de glucemia capilar.
• Si la glucemia es superior a 250 mg/dL y la cetonuria es positiva descompensación NO realizar ejercicio
• No olvidar la posible aparición de hipoglucemia en el momento del ejercicio o tardía (horas después de haberlo realizado).
Las recomendaciones generales para la actividad física en personas adultas son:
• Realizar al menos 150 minutos de intensidad moderada o 75 minutos de intensidad vigorosa, repartidos a lo largo de los días de la semana. La actividad aeróbica debe realizarse en bloques de mínimo 10 minutos de duración. Se recomienda combinar ambos tipo de intensidad.
• Para obtener mayores beneficios para la salud o una mejora adicional, las personas adultas pueden incrementar el tiempo dedicado a la actividad aeróbica a 300 minutos semanales de actividad moderada, 150 de vigorosa, o la combinación de ambas.
• Además deben realizar actividades de fortalecimiento muscular de intensidad moderada o intensa, que impliquen a los grandes grupos musculares, 2 o más días no consecutivos en semana. Se recomienda 2?3 series de entre 8 y 12 repeticiones con incrementos progresivos de carga.
• Es recomendable realizar ejercicios de flexibilidad, especialmente si no se llevan a cabo actividades que la desarrollen (como pudiera ser la danza, etc.).
• Si debido a enfermedades crónicas la persona no puede realizar 150 minutos de actividad aeróbica moderada, debe procurar ser lo más activo posible de acuerdo a sus condiciones particulares y evitar un estilo de vida totalmente sedentario.
• La mejor forma de cambiar hábitos de vida sedentarios es encontrando actividades placenteras y divertidas. Infórmese de las posibilidades de su entorno.
• Cambie su rutina o estilo de vida sedentario en su vida cotidiana. Suba y baje escaleras, camine hacia los lugares de trabajo, salga de compras sin vehículo, saque al perro más a menudo, salga a tirar la basura, colabore en las tareas del hogar, etc.
• Utilizar el calzado y los calcetines adecuados.
• Llevar suplementos de hidratos de carbono según el ejercicio a realizar.
• Hidratarse durante el ejercicio tomando agua.
TECNICA CORRECTA DE LA ADMINISTRACION DE INSULINA.
Una técnica de inyección adecuada es esencial para el óptimo funcionamiento de la insulina y otros medicamentos inyectables en la diabetes. Una de las principales tareas del conjunto de profesionales es enseñar a las personas cómo inyectarse correctamente. Es imprescindible el conocimiento de la anatomía de las zonas de inyección para poder educar a los pacientes en una técnica correcta.
Un programa educativo que enseñe la técnica correcta de inyección subcutánea (SC), tiene que abordar distintas fases:
- Abordaje de la ansiedad: creencias erróneas sobre la insulina, experiencias previas negativas, consecuencias de su utilización, miedo a la inyección, a las hipoglucemias, etc
- Conceptos generales sobre la insulina y su administración
- Presentación del material a utilizar
- Cuidados y elección de las zonas de inyección SC. Técnica de inyección de insulina
- Prevención de lipodistrofias, plan de rotación y reuso de agujas
- Conservación de la insulina
Hoy por hoy la forma más habitual de administrar la insulina es la vía subcutánea. El tejido subcutáneo, es el tejido que se encuentra entre la piel y los músculos. Después de inyectada, penetra en la sangre y es distribuida por todo el cuerpo.
Presentacion del materiala utilizar:
En estos momentos existen en el mercado varias formas de administrar la insulina subcutánea: jeringas, bolígrafos e Infusores Continuos de insulina (ISCIS)
Las jeringas, se utilizan para inyectar la insulina que se presenta en viales. Las utilizadas en la actualidad son de plástico y disponen de agujas prácticamente indoloras. Actualmente disponemos en España de jeringas con escala para concentraciones de 100 UI/ml, en dos presentaciones, que tiene la ventaja de permitir mezclas manuales de insulinas:
- 0,3 ml con 30 UI., graduada en ½ unidad, con agujas de 8 mm.
- 0,5 ml con 50 UI., graduada de 1 en 1 unidad, con agujas de 8 mm
Los bolígrafos, son dispositivos desechables para la inyección SC de insulina. Su uso es individual, y no deben ser compartidos entre distintas personas. Precisan de la incorporación de agujas. La longitud de las agujas disponibles en nuestro país es de 4, 5, 6, y 8. mm. Las agujas deben desecharse de inmediato, no deben permanecer en la pluma o bolígrafo entre inyecciones. De esta manera evitamos la entrada de aire u otros contaminantes y la obstrucción cuando usamos insulinas cristalizadas.
Técnica de inyección:
- Las manos y el lugar de inyección deben estar limpios
- La desinfección de las zonas de inyección no suele ser necesaria. No se debe frotar la zona de inyección ni antes ni después.
- Antes de cada inyección revisar las zonas
- Cambiar el punto actual de inyección si presentan algún signo de lipodistrofias, inflamación, sangrado o hematomas
- No es recomendable inyectar a través de la ropa. La enfermera debe desaconsejarlo enérgicamente.
- Elección del lugar adecuado teniendo en cuenta: zona corporal, largo de la aguja, actividad física posterior
- Preparar todo el material necesario: insulina(s), agujas de inyección, etc.
- Comprobar insulina, etiqueta, aspecto, caducidad.
Bolígrafos:
Si contiene insulina cristalizada (intermedias y premezclas), se debe mezclar hasta homogeneizar el preparado, haciéndolo oscilar unas 10-20 veces.
Al empezar un bolígrafo, se debe desechar entre 4-6 ui hasta observar la salida de insulina por la aguja. A partir de ahí, cargar la dosis indicada, retirar el capuchón y administrar. Previo a la inyección coger pellizco correcto.
Para realizar la técnica correcta del pellizco, se utilizan 3 dedos (índice, corazón y pulgar), cogiendo sólo dermis y tejido subcutáneo, manteniéndolo hasta la extracción de la aguja.
Tras inyectar la insulina mantener presionado el botón de inyección durante un mínimo de 10 segundos antes de extraer la aguja, para evitar el efecto goteo.
El ángulo de inserción de la aguja depende de dos factores: tamaño de la aguja utilizada y zona anatómica elegida
La totalidad de pacientes pueden utilizar agujas más cortas, hasta 8 mm, incluidas las personas obesas (recomendación TITAN).
El uso de jeringuillas es cada vez más limitado, entre otras razones por la ausencia de viales en el ámbito domiciliario. Habitualmente se usan jeringuillas que extraen la insulina de bolígrafos. Es importante tener en cuenta que si mezclamos insulinas en la misma jeringa (rápidas con intermedias) primero extraer la dosis indicada de insulina rápida y luego la intermedia.
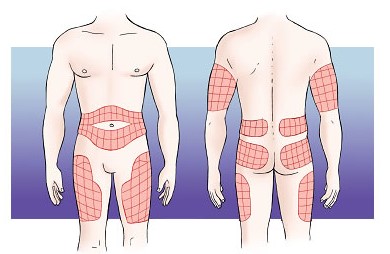
Zonas de inyección recomendadas
Adiestrar para organizar zonas de inyección: cambiar las zonas según cinética de insulina, alternar lado izquierdo y derecho o zona anterior o posterior (ej de una semana a otra, o de un mes a otro), rotar la misma zona en los mismos horarios de inyección.
Una correcta rotación previene lipodistrofias
El riesgo de reutilizar las agujas está demostrado en múltiples estudios de investigación por la pérdida y el deterioro del material de la aguja
El cuidado en la rotación y el NO reuso de agujas son los factores que previenen la aparición de lipodistrofias
Conservación de la insulina:
Guardar la insulina que no está en uso en la nevera (4-8º). No utilizar tras caducidad. La insulina en uso conservarla a temperatura ambiente durante un mes como máximo. Evitar las exposiciones a temperaturas extremas, por debajo de 0º la insulina se destruye y por encima de 38º pierde su actividad lentamente.
HIPOGLUCEMIAS:
Objetivos:
- Saber identificar una hipoglucemia y como solucionarla
- Saber cómo identificar las causas y los factores de riesgo.
El conjunto de participantes serán capaz de:
- Reconocer síntomas y /o signos de hipoglucemia y como resolverlas según la gravedad.
- Conocerán cómo y cuándo utilizar la inyección de glucagón
- Identificar las causas y cómo evitarlas o prevenirlas.
La hipoglucemia no es una complicación de la diabetes, sino un efecto secundario de la medicación administrada para tratar la misma. Se define como la concentración de glucosa en plasma por debajo de 70 mg/dl (con o sin síntomas).
Se clasifica en Hipoglucemia leve, moderada, grave:
Hipoglucemia leve: La persona puede percibir: sudoración, sensación de hambre, dolor abdominal. Es capaz de identificar la hipoglucemia y solucionarla por si mismo con tratamiento oral.
Hipoglucemia moderada: la persona sufre vértigo, desorientación, comportamiento anómalo. Precisa ayuda externa para remontar, pero se resuelve con el tratamiento por vía oral.
Hipoglucemia Grave: Pérdida de conocimiento, convulsión. Requieren de ayuda externa para solucionarse y no es posible el tratamiento oral: necesitan glucosa intravenosa o glucagón intramuscular. Debemos adiestrar a la familia o cuidadores en la técnica de administración del glucagón. En glucagón debe tenerse en casa, se guarda en el frigorifico
Las hipoglucemias pueden ser asintomáticas, por ejemplo en personas con hipoglucemias frecuentes.
Hay que sospechar de hipoglucemias inadvertidas nocturnas cuando la persona refiere sudoración nocturna, pesadillas, sudoración, cefalea matutina.
El tratamiento de la hipoglucemia leve y moderada: tomar 15 gramos de HC de absorción rápida y repetir glucemia a los 15 minutos, si no es mayor de 70 mgr, repetir tratamiento hasta conseguir superar los 70mgr/dl.
Alimentos que contienen 15gr de HC rápidos: un sobre y medio de azúcar, 175 cc de zumo o refresco.
No se recomienda en el tratamiento de la hipoglucemia alimentos ricos en grasa (dulces, chocolate...) porque son de absorción mas lenta y pueden provocar una hiperglucemia posterior.
Tras la resolución de la hipoglucemia, hay que referenciar la causa y las situaciones más susceptibles de tenerla, para prevenir / evitar posteriores situaciones similares.
PIE DIABÉTICO
La definición más aceptada sobre Pie diabético es la Sociedad Española de Angiología y Cirugía Vascular (1999): “Alteración clínica de base etiopatogénica neuropática inducida por la hiperglucemia mantenida en la que, con o sin la existencia de isquemia y previo desencadenante traumático, produce lesión y/o ulceración del pie”.
Según el PAI de Diabetes, a todas las personas que padecen la enfermedad se les debe realizar una inspección y exploración de los pies, como mínimo 1 vez al año. En la DMT2 desde el momento del diagnóstico y en la DMT1 de evolución superior a 10 años o mayores de 30 años.
El objetivo de esta exploración es la prevención de amputaciones no traumáticas, el control de los factores de riesgo y en la enseñanza de los cuidados de los pies mediante un proceso de educación específicamente orientado. Esta exploración, debe ir dirigida a detectar alteraciones de la sensibilidad, presencia de isquemia, presencia de alteraciones biomecánicas en el pie y prácticas de riesgo. Sin olvidar otros factores de riesgo que directa o indirectamente pueden afectar en la producción o evolución de una herida como pueden ser: control metabólico de la DM, habilidades para el autocuidado de los pies, nivel de motivación para realizar los cambios necesarios, factores sociales, emocionales y psicológicos, apoyos familiares y sociales y presencia de HTA, dislipemia, sobrepeso u obesidad, consumo de alcohol y tabaco.
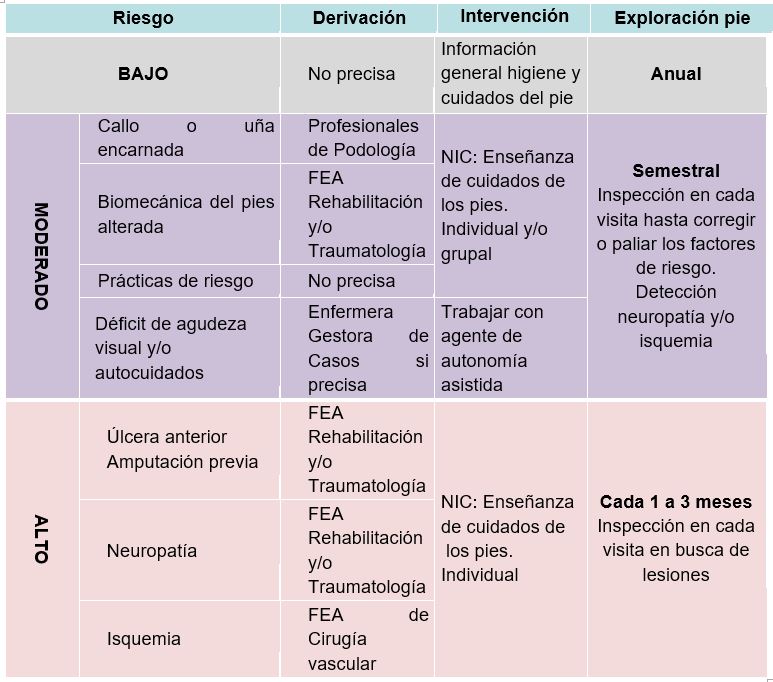
Dicha exploración nos va a categorizar el pie en 3 niveles de riesgo: Alto, moderado y bajo de padecer amputaciones (ampliar información remitimos a la sección de esta unidad “Para saber más”)
Este conocimiento del nivel de riesgo, es lo que nos sirve para establecer el plan de cuidados personalizado y devolverle la información al paciente.
Valoración sensibilidad protectora
La neuropatía presenta síntomas como hormigueo o dolor en la extremidad inferior, sobre todo por la noche. La pérdida sensorial causada por la polineuropatía diabética puede detectarse: con un monofilamento de Semmes-Weinstein 5.07 (10g) y un diapasón de 128 Hz
El Monofilamento de Semmes-Weinstein 5.07), ejerce una presión lineal de 10 g, considerada de protección frente a las agresiones dolorosas capaz de proteger el tejido blando. La sensibilidad protectora está alterada (riesgo de ulceración) cuando es negativo en dos de cada tres aplicaciones tras comprobarlo en dos ocasiones más una simulada. (Ver figuras, puntos que deben evaluarse con el monofilamento y forma de aplicar monofilamento).
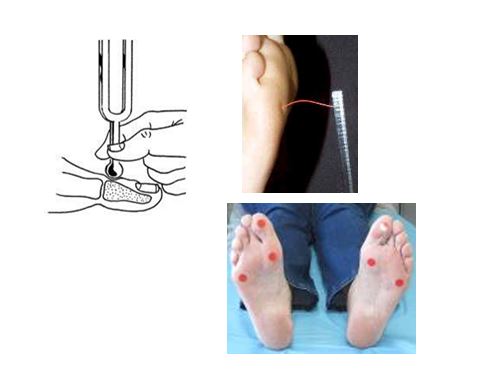
El diapasón de 128 Hz, puede ser graduado o no. Diapasón no graduado, preguntar si siente o no la vibración en el dedo gordo; si no siente (alteración sensibilidad), repetir en maléolo o tuberosidad tibial. Si es graduado, aplicar igual, alteración sensibilidad vibratoria si es inferior a 4. En ambos casos repetir la acción dos veces más una simulada. Presentará riesgo de ulceración si dos de tres respuestas son incorrectas (ver figura como utilizar monofilamento).
Valoración enfermedad vascular periférica (EVP)
Valorar factores de riesgo de EVP (consumo de tabaco, HTA, dislipemia, obesidad), y palpación de pulsos en las extremidades inferiores, arterias tibial posterior y pedia dorsal.
Ante la presencia de claudicación intermitente, de dolor en reposo, de ausencia de pulsos pedales en la exploración y/o presencia de una úlcera en el pie, determinar el Índice tobillo-brazo, si este es menor de 0.9 o mayor de 1.3, posible EAP y se recomendaría valoración por vascular para posible revascularización.
FRECUENCIA DE LAS EXPLORACIONES EN FUNCIÓN DEL NIVEL DE RIESGO
OBJETIVOS. NOC (1902): CONTROL DEL RIESGO
- La persona y/o familia supervisa factores de riesgo de la conducta personal
- La persona y/o familia sigue las estrategias de control de riesgo seleccionadas (temperatura del agua adecuada, corte de uñas correcto con instrumental adecuado, no andar descalzo, calzado y calcetín correctos, evita focos de calor)
- Modifica y/o adapta hábitos para reducir el riesgo: higiene diaria, jabón adecuado, hidratación de la piel
- Reconoce las lesiones de riesgo en el pié diabético en caso de que aparezcan
- Utiliza los servicios sanitarios de forma congruente cuando los necesita
INTERVENCIONES. NIC: 5603: ENSEÑANZA CUIDADO DE LOS PIES
- Dar información acerca de que se pueden prevenir las lesiones
- Dar información respecto a la relación existente entre neuropatía, enfermedad vascular, mal control metabólico y riesgo de ulceración y de amputación en personas con diabetes
- Proporcionar información adecuada con el nivel de riesgo de la lesión
- Capacitación para realizar el plan de cuidados
- Si existe déficit visual o de autocuidados implicar a un familiar o agente de autonomía asistida
- Colaborar en el desarrollo de un plan para la inspección y el cuidado del pie en casa
- Recomendar que se explore diariamente toda la superficie del pie y entre los dedos buscando: enrojecimiento, tumefacción, calor, sequedad, maceración, zonas agrietadas o con pérdida de continuidad cutánea
- Instruir al individuo sobre la utilización de un espejo y/o lupa para realizar la exploración
- Dar información escrita de las pautas de cuidado
- Recomendar el lavado diario de los pies con agua templada y un jabón adecuado (pH 5.5)
- Recomendar que se sequen muy bien los pies, especialmente entre los dedos
- Instruir sobre la necesidad de hidratar diariamente los pies con una crema adecuada
- Enseñar la técnica correcta para arreglarse las uñas: uso de lima siguiendo el contorno del dedo
- Instruir sobre el cuidado de callos blandos, con piedra pómez después del baño
- Recomendar acudir a su médico para valorar lesiones fúngicas en las uñas
- Describir los zapatos adecuados: tacón bajo, extraprofundo y ancho, suelas con material antideslizante y con grosor suficiente para evitar lesiones por incrustación de material cortante, de material suave, flexible y transpirable. Cuando no existe deformidad se asociará a plantillas blandas para distribuir la presión y, si existe deformidad, a ortesis rígidas para disminuir y distribuir las presiones anormales y/o corregir longitud de la pierna
- La compra de los zapatos se realizará en horario de tarde y se recomendará llevar zapatos nuevos durante pocas horas las dos primeras semanas de uso
- Calcetines de material absorbente y que no aprieten
- Prevenir posibles causas de lesión: calor o frío excesivos, corte de callos, utilización de productos químicos, uso de antisépticos y astringentes fuertes, andar descalzo, uso de calzado abierto y/o sandalias
- Mirar diariamente dentro de los zapatos para detectar objetos extraños, zonas del forro rotas o zonas con arrugas
- Aconsejar acudir a la enfermera en caso de la aparición de lesión que no cura en dos o tres días
INTERVENCIONES SEGÚN CATEGORIZACIÓN DEL RIESGO
Una vez confirmada la presencia de pie diabético su grado se establecerá según la clasificación de Wagner:
- Grado 0: Ausencia de úlceras en un pie de alto riesgo
- Grado 1: Úlcera superficial que compromete todo el espesor de la piel pero no tejidos subyacentes
- Grado 2: Úlcera profunda, penetrando hasta ligamentos y músculos pero no compromete el hueso o la formación de abscesos
- Grado 3: Úlcera profunda con celulitis o formación de abscesos, casi siempre con osteomielitis
- Grado 4: Gangrena localizada
- Grado 5: Gangrena extensa que compromete todo el pie
Bibliografía y notas
American Diabetes Association. 4. Foundations of Care: Education, Nutrition, Physical Activity, Smoking Cessation, Psychosocial Care, and Immunization. Diabetes Care [Internet]. 2015;38:S20–30. Disponible en: http://care.diabetesjournals.org/content/38/Supplement_1/S20
Vidal M, Jansà M. Planes de alimentación por raciones de 10 gr de hidratos de carbono y su adaptación a medidas de referencia por volumen, según método Clínic. Act Dietética. 2004;22:20–8. Disponible en: http://www.aedn.es/resources/articulord22.pdf
American Diabetes Association. Nutrition Therapy Recommendations for the Management of Adults With Diabetes Eating patterns. 2014;37:120–43.
Kreugel G, Beijer HJM, Kerstens MN, ter Maaten JC, Sluiter WJ, Boot BS. Influence of needle size for SC insulin administration on metabolic control and patient acceptance. EDN 2007; 4: 1-5.
Vardar B, Kizilci S. Incidence of lipohypertrophy in diabetic patients and a study of influencing factors. Diabetes Res Clin Pract. 2007;77(2):231-6.
De Villiers FP. Lipohypertrophy - a complication of insulin injections. S Afr Med J. 2005;95(11):858-9.
Guerci B, Sauvanet J-P. Subcutaneous insulin: pharmacokinetic variability and glycemic variability, Diabetes Metab 2005;31:4S7-4S24.
Frid A, Hirsch L, Gaspar R, Hicks D, Kreugel G, Liersch J, et al. Scientific Advisory Board for the Third Injection Technique Workshop. New injection recommendations for patients with diabetes. Scientific Advisory Board for the Third Injection technique Workshop. Diabetes Metab 2010; 36 (S1): S3-18
Boada Valmaseda A, Amaya Baro M, Hernandez Lopez T. Programa formativo para Enfermería: Pie diabético y manejo del dolor neuropático. Madrid IMC.2012
II Plan Integral de Diabetes de Andalucía 2009-2013. Consejería de Salud. Junta de Andalucía. Disponible aquí.
Documento elaborado por Marisa Amaya Baro y Mª Teresa Hernández Lopez. Enfermeras. Área Sanitaria del campo de Gibraltar.
Para descargarse la lectura completa pulse aquí.
Comentarios existentes
Muy buen resumen y muy bien estructurado.
Una lectura que nos resume todos los aspectos a abordar en la educación terapéutica en la DM. Prático para no olvidar ningún punto
Una lectura muy completa que aborda los diferentes aspectos a recordar.
Buena presentacion del tema de la diabetes.
El uno de los pilares del manejo de la diabetes, dieta, tratamiento y educacion diabetologica, deciamos hace tiempo.
Ahora la educacion terapeutica en las areas es fundamental, hemos avanzado mucho, pero tambien siguen habiendo cambios, sobre todo en los tratamientos, mas complejos a veces, que pueden influir en esa buena adhesion al tratamiento.
Buena herramienta secuencial de ayuda para un abordaje del proceso.
Muy buen resumen de todo lo que hay que hacer en nuestra práctica diaria con los pacientes diabéticos.
Aporta una visión general y completa como dicen los compaqñeros que han aprotado sus comentarios anteriormentesobre los aspectos educativos que debemos inicidr en los diabéticos
Buenas noche, muy buen trabajo. Sólo comentar que al intentar entrar en el enlace del II Plan Integral de Diabetes de Andalucía 2009-2013. Consejería de Salud. Junta de Andalucía. Disponible en: http://www.csalud.junta-andalucia.es/sal... No me funciona. Gracias
Completísima esta lectura.

Clara y completa exposición de la diabetes,complicaciones y actuaciones.