Comentarios de Unidad 5. La terapia farmacológica en las enfermedades crónicas
Lectura 1: " Farmacoterapia y enfermedades crónicas"
Los contenidos que a continuación se presentan, han sido elaborados Bosco Barón, facultativo de Medicina Interna del Hospital Universitario Virgen del Rocío. En esta sección se presentan una serie de elementos clave de cara a la contextualización de la situación a abordar. Son importantes porque:
1) Hacen referencia las personas que habitualmente acuden a los Centros de salud y Hospitales de nuestro entorno.
2) Dichas personas además, pasan por dichos centros cada día e incluso varias veces.
Así, encontraremos dos ideas fundamentales:
a) La importante relación que existe entre la polimedicación, los pacientes con enfermedades crónicas y los eventos adversos, y
b) La escasa representación que tienen los enfermos pluripatológicos en los ensayos clínicos y las guías de práctica clínica.
1.1. Importancia de la polimedicación en pacientes con enfermedades crónicas pluripatológica
Sabemos que en nuestro medio, las personas ancianas son un porcentaje importante de la población, y que además va creciendo año a año. Una de las consecuencias directas del envejecimiento es el aumento de la prevalencia de las enfermedades crónicas y, por tanto, también de la pluripatología. Como se puede observar en esta gráfica de un estudio realizado en Escocia, a mayor edad, mayor número de enfermedades crónicas y menor porcentaje de personas sin enfermedades crónicas, llegando a ser casi anecdótico a partir de los 75 años (< 10%).
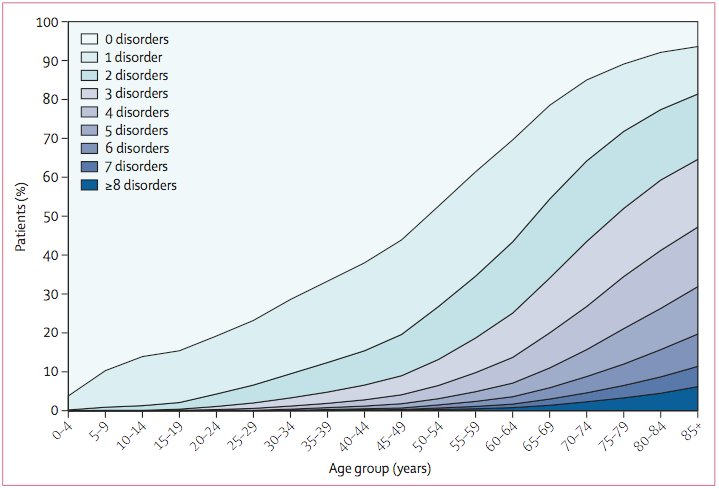
Fuente: Epidemiology of multimorbidity and implications for health care, research, and medical education: a cross-sectional study. Barnett K, Mercer SW, Norbury M, Graham Watt G, Sally Wyke S, Guthrie B.
The Lancet - 7 July 2012 ( Vol. 380, Issue 9836, Pages 37-43 )
Disponible aquí artículo completo.
Esto supone un aumento del consumo de medicamentos y además durante periodos más prolongados.
Aunque la población mundial de personas ancianas supone el 17% frente al 83% de niños y adultos, los ancianos suponen el 80% del Gasto en Medicamentos.
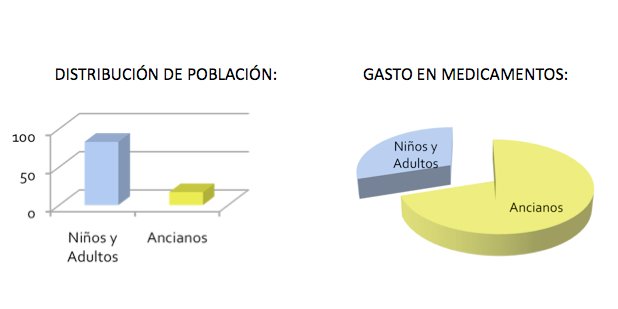
Por tanto, podemos decir que a mayor edad, se presentan un mayor número de enfermedades crónicas y, por tanto, mayor polifarmacia.
Os proponemos un pequeño ejercicio matemático:
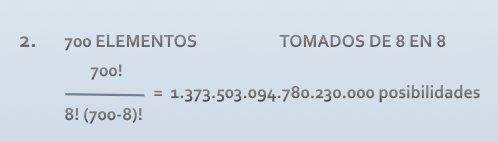
Si contamos los principios activos de uso oral de que se disponen para tratar a estas personas – excluyendo tratamientos antirretrovirales, quimioterapia o vitaminas -, disponemos de algo más de 700 principios activos.
Pues bien, aplicando la fórmula matemática del Coeficiente Binomial obtenemos que si a un paciente le prescribimos 5 fármacos distintos (polifarmacia), tendremos un billón trescientos ochenta mil millones de posibilidades distintas.

Pero además, si prescribimos 8 fármacos (cosa por otro lado nada infrecuente), podremos optar entre más de un trillón de combinaciones diferentes.
1.2. Relación de la polimedicación con los Eventos Adversos (EA)
Numerosos estudios demuestran la relación existente entre la edad y los eventos adversos a fármacos, así como la polifarmacia y los eventos adversos.
En un estudio publicado en España, se conoció que el riesgo de padecer una RAM (Reacción Adversa a Medicamentos) se asoció a un mayor consumo de medicamentos (odds ratio [OR] = 1,15; 1,07-1,23 por fármaco añadido).

Disponible aquí enlace a artículo completo
Cuando se administran 5 medicamentos, hay un riesgo del 50% de que existan interacciones entre ellos, que se eleva hasta el 100% si son más de 8.
Está bien demostrado que en personas ancianas, más del 10% de los ingresos se deben a Eventos Adversos por fármacos. Así que podemos valorar la importancia que tiene la polimedicación a la hora de provocar eventos adversos y, por tanto, ingresos.
1.3. Relación de la polimedicación con la Utilización Inadecuada de Medicación (UIM)
En un estudio realizado en pacientes ancianos con cuidados en domicilio en 8 países europeos, se constató que la polifarmacia (más de 5 fármacos) era un factor de riesgo independiente para la existencia de uso de medicación inapropiada. Así, el riesgo relativo de aparición de UIM era de 1.91 veces mayor cuando existía polifarmacia.

Disponible aquí enlace a artículo completo
Por otro lado, es bien sabido que la presencia de UIM en personas ancianas se asocia claramente con el aumento de morbilidad:

Disponible aquí enlace a artículo completo
De costes, visitas a consultas y atención en los servicios de Urgencias:

Disponible aquí enlace a artículo completo
Y de mortalidad:

Disponible aquí enlace a artículo completo
1.4. Exclusión de los PP y ancianos en los EC
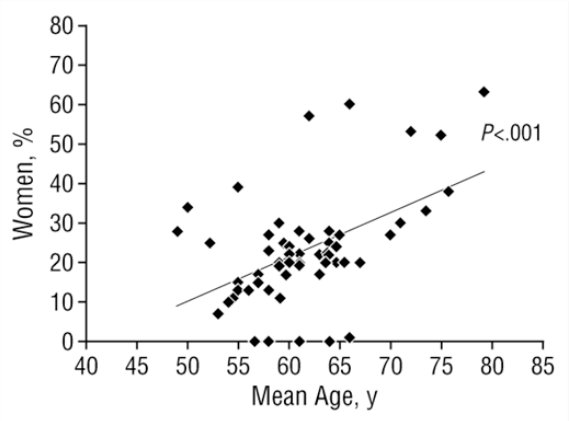
Es conocido desde hace tiempo la exclusión sistemática de personas ancianas en los ensayos clínicos aleatorizados – ECA -. Por ejemplo, en esta revisión sistemática de Insuficiencia cardíaca:
O esta otra de Síndrome coronario agudo – SCA -:

Disponible aquí enlace a artículo completo
Donde podemos observar que a pesar de que se ha aumentado el porcentaje de pacientes mayores con SCA en los ECA, seguían estando muy infrarrepresentados en estos estudios, ya que suponían casi el 40%.
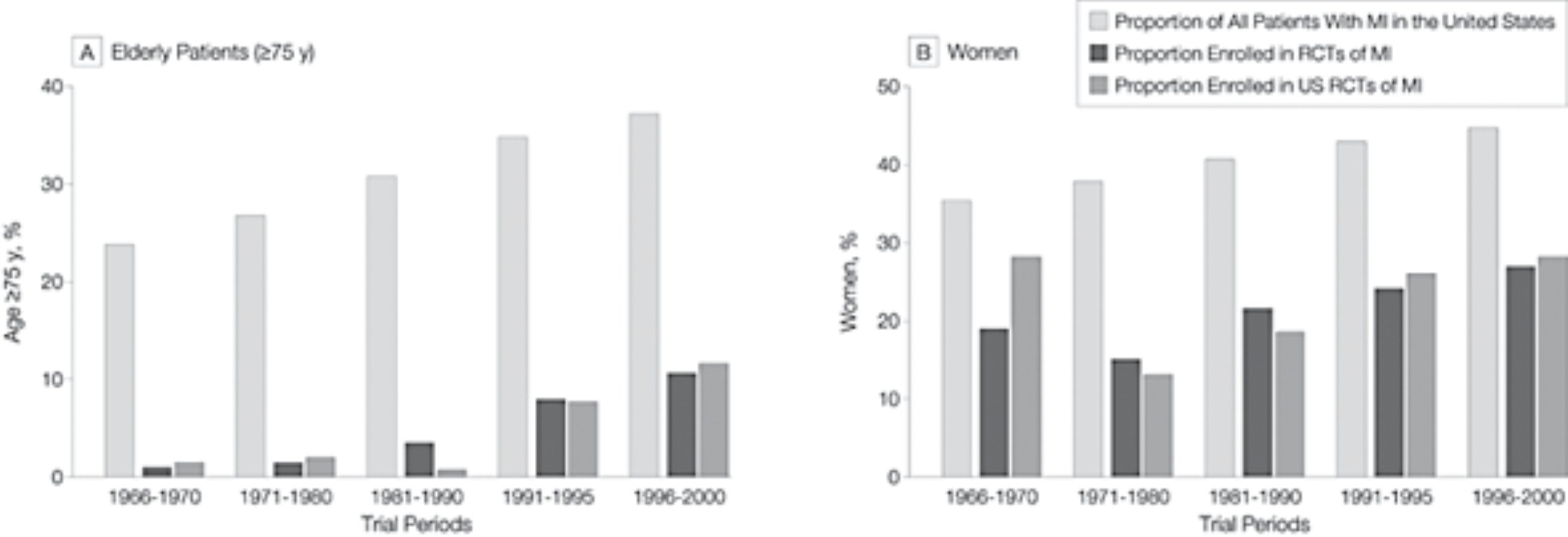
Figura: Representación de Pacientes Ancianos y Mujeres en Ensayos aleatorizados sobre infarto de miocardio
Disponible aquí enlace a artículo completo
También es conocido que los pacientes con múltiples enfermedades crónicas normalmente están excluidos de los ensayos clínicos aleatorizados:

Disponible aquí enlace a artículo completo
1.5. Inaplicabilidad de las GPC en los PP o personas ancianas
Esto nos permite llegar a la conclusión de que, si las GPC están basadas en los ensayos clínicos, los cuales no han tomado muestras representativas o ni siquiera han tenido en cuenta a pacientes ancianos o con patologías crónicas, no nos serán útiles para usarlas con esta población.
Por otro lado, las GPC se centran en tratamientos o recomendaciones específicas para enfermedades únicas, pero pueden ser inadecuadas para el cuidado de personas ancianas o con enfermedades crónicas:

Disponible aquí enlace a artículo completo
Así, los fármacos se usan en pacientes ancianos, basándose en estudios hechos en pacientes jóvenes sin comorbilidades importantes y que tienen una esperanza de vida de varias décadas. Aplicar los resultados de estos estudios y/o las GPC desarrolladas en base a estos estudios es inadecuado, debido al alto riesgo de aplicarla a pacientes con mayor edad, pluripatología, discapacidad y mayor número de medicaciones prescritas:

Disponible aquí enlace a artículo completo
Por último, las GPC muy raramente contemplan la aplicabilidad a individuos con esperanza de vida limitada, los cuales difícilmente se beneficiarán de tratamientos preventivos a largo plazo, y prácticamente nunca hacen recomendaciones acerca de cuándo deben ser suspendidos los tratamientos crónicos:

Disponible aquí enlace a artículo completo
1.6. Plan de Acción Personalizado
En 2017 se ha revisado el Plan Asistencial Integrado Atención a Pacientes Pluripatológicos (PAI-APP), donde aparecen algunas importantes novedades. Se ha dado mucho valor a la Valoración Integral Exhaustiva (VIE), que supone un paso más de la valoración geriatrica integral clásica. La VIE tiene que abarcar la valoración clínica, funcional incluida la fragilidad y riesgo de caída, cognitiva, afectiva y sociofamiliar, la valoración pronóstica, la valoración farmacológica, la valoración de la capacidad de autogestión y activación de la persona en el manejo de su enfermedad, y la valoración de preferencias y valores de la persona.
Por otro lado se hace hincapié en que la definición de los problemas y las metas de cada paciente no puede ser la traslación lineal de las recomendaciones para cada uno de los procesos que sufre el paciente. Así, las recomendaciones y los criterios de calidad tienen que ser individualizados, ya que lo recomendado para una enfermedad puede no ser lo recomendado para un enfermo por coexistir otra enfermedad con una recomendación discordante o incluso contradictoria.
Asimismo, en el PAI-APP se subraya la importancia de las actividades de prevención y promoción, la activación y autogestión del paciente y persona que cuida, la activación de la red de apoyo social, la optimización fármaco-terapéutica, la rehabilitación, preservación funcional y cognitiva y la planificación anticipada de decisiones, ya que son intervenciones que han de ser adaptadas e individualizadas a cada paciente según la fase de la pluripatología en la que se encuentre.
Por todo ello se crea el Plan de Acción Personalizado: Es un proceso de colaboración en el cual los pacientes o cuidadores y los sanitarios identifican y debaten los problemas causados o derivados del estado de salud de la persona, desarrollando un plan para hacer frente a sus necesidades. En esencia se trata de un diálogo (o una serie de diálogos) donde clarificar las metas, opciones y preferencias, acordando los objetivos y acciones para el manejo de los problemas del paciente.
El Plan de Acción Personalizado tiene como objetivo garantizar que los valores de las personas y sus preferencias den forma a la manera en que se gestionan sus problemas de salud a largo plazo. Todo ello se enmarca en la evolución hacia un modelo de salud más proactivo, centrado en el apoyo a la capacidad de las personas de auto-gestionar su salud. El desarrollo del PAP no se centra en el listado de enfermedades propuesto por los profesionales, sino que anima al paciente y a la persona que cuida, cuando sea necesario, a seleccionar objetivos y a trabajar con el equipo multidisciplinar de profesionales para caracterizar sus necesidades específicas de tratamiento y apoyo. Por tanto es un paso decisivo hacia un modelo de liderazgo compartido entre profesionales y pacientes o personas de referencia.
Uno de los componentes fundamentales del proceso de atención a PP es la integración de la atención prestada para garantizar la continuidad asistencial. Es un modelo de Atención Compartida Multidisciplinar que pretende propiciar la continuidad asistencial en los ámbitos de la Atención Primaria, Atención Hospitalaria y Atención Social a los pacientes pluripatológicos. En el Equipo Multidisciplinar de Profesionales –EMP- deben estar identificados el médico de familia, la enfermera de familia, la enfermera gestora de caso, el internista hospitalario de referencia, enfermera hospitalaria y el referente de trabajo social del Centro de Atención Primaria.
Como es de esperar, la farmacoterapia es estos pacientes tiene un papel muy relevante, ya que recibe un gran peso dentro del tratamiento que se pactará con el paciente, cobrando especial interés aquí el concepto de carga terapéutica, acordando con el paciente y su cuidador los tratamientos que deben añadirse, los que deben mantenerse o modificarse y los que deben retirarse.
El PAP debe estar compuesto de:
- Valoración integral exhaustiva (descrita anteriormente)
- Conciliación de la medicación en caso de dos o más fármacos: identificación y eliminación / sustitución en caso de incompatibilidades, ajustes de dosis por interacciones.
- Plan de cuidados y social individualizado y orientado a la consecución de los objetivos de resultado terapéutico y de salud establecidos. Ha de incluir acciones destinadas a reforzar los autocuidados y el adiestramiento de las personas cuidadoras (educación terapéutica estructurada).
- Pronóstico del paciente (adecuar el plan al pronóstico del paciente).
- Canales explícitos y conocidos por todos de comunicación y seguimiento entre los miembros del equipo y, especialmente, entre el paciente / cuidadores con el equipo.
- Información inmediata al responsable del paciente en caso de aparición de signos de alerta y de fracaso de los objetivos de prevención de eventos evitables: ingreso hospitalario, reingreso hospitalario, frecuentación de la urgencia, recurso social o de apoyo etc.
Por último, el PAP debe registrarse en un documento impreso o electrónico, realizado en un lenguaje comprensible para el paciente. En él aparecerán, como instrucciones al paciente:
- La identificación de signos de alarma e indicaciones para cuándo y cómo contactar con los profesionales de referencia.
- La identificación de forma práctica de cómo el paciente puede alcanzar sus metas de comportamiento, identificando fuentes externas de apoyo, ya sean dentro de la cartera de servicios de sistema sanitario público de salud, como de la comunidad o el apoyo entre iguales.
- El plan terapéutico detallado con la indicación que motiva la prescripción, la posología y los consejos para la administración.
- Las pruebas complementarias requeridas para procedimientos diagnósticos abiertos o para monitorización de procesos ya conocidos y su periodicidad.
- Materiales educativos (formato papel, electrónico, audiovisual, etc), cursos, grupos de autoayuda para pacientes y/o sus cuidadores.
- Medidas y ejercicios generales y específicos adaptados a cada paciente para evitar la fragilidad, mantener la funcionalidad y/o promover la reversión (total o parcial al menos) de las situaciones de dependencia.
Para saber más sobre el Plan de Acción Personalizado puede ver el documento completo como lectura opcional al final de esta Unidad Didáctica, en el apartado "Contenidos opcionales: Para saber más, Tema 1: Farmacoterapia y enfermedades crónicas."
Comentarios existentes
El PAP me parece un plan muy bien estructurado y realmente bueno, aunque a su vez muy ambicioso. Tenemos sobrecargas de trabajo, las VIE y las demás tareas llevan su tiempo. Realizar todo esto significa también ocuparse y preocuparse por las personas, que a su vez, hace que el trato hacia ellos sea más digno.
Todavía no lo leí entero, pero me pregunto si es un plan que está en desarrollo o en marcha y funcionando, si se ha hecho evaluación del funcionamiento, si se realiza en toda la comunidad o solamente en algunos centros, etc...
muy claro y bien justificado con estudios y como dice Ana Isabel es un nuevo enfoque de atencion al paciente pluripatológico, basado en una atención integral e integrada y en un empoderamiento del mismo, prestando una gran atención a la plurifarmacología y sus efectos adversos
Muy bien explicado. Implica un gran cambio en la forma de hacer las cosas hasta ahora. Acercamiento y mayor implicacion de los pacientes. Saludos
Creo que queda saber como encajarlo dentro de la rutina diaria de los MAP.