Comentarios de Unidad 4. La pluripatología
Lectura 2: "Manejo del paciente pluripatológico"
El manejo clínico de pacientes pluripatológicos (PP) es una tarea cada vez más frecuente en la cartera de servicios de profesionales sanitarios. Un manejo homogéneo e integral mejorará la calidad de vida de pacientes y de sus personas cuidadoras. Es por ello, que estimamos que la formación de profesionales que trabajan en el ámbito de la salud y la enfermedad tiene gran importancia.
Sin embargo, la organización actual de la atención sanitaria en niveles asistenciales que diferencia la atención sanitaria de la social y separa la atención primaria (AP) de la atención hospitalaria (AH), trae consigo un grave problema de integración de la práctica clínica que ha sido detectado en todos los modelos sanitarios. A esta situación se añade, en nuestro país, la descoordinación entre las diferentes administraciones públicas titulares de los servicios de salud. Este desencuentro afecta especialmente a pacientes crónicos al ser los más necesitados de intervenciones fundamentadas en la coordinación intersectorial y en la atención integrada.
En la Conferencia nacional para la atención al paciente crónico celebrada en Sevilla en 2011(1) para mejorar la organización de la atención al paciente crónico se proponía:
- Potenciar el papel de la AP como reguladora de los flujos de pacientes pluripatológicos, reforzando el papel del profesional de medicina de familia y la enfermería como agentes principales del paciente y puerta de entrada al sistema sanitario.
- Superar la tradicional división entre entornos asistenciales (primaria y hospital) y reconfigurar el modelo de tal manera que cada paciente se mueva sin barreras en los niveles asistenciales; la gestión por procesos clínicos para poder reordenar los servicios para que generen un marco de atención compartida entre los diferentes ámbitos asistenciales.
- La estratificación de la población según su nivel de riesgo para el desarrollo de planes específicos de atención.
- Reforzar el papel del conjunto de profesionales con capacidad integradora, que potencie la continuidad asistencial y la personalización de la asistencia sanitaria.
- La AP ha de ejercer un papel de eje coordinador de los servicios sanitarios y sociales a través del cual la población tenga un acceso ordenado a cuidados sanitarios y sociales. Sus actuaciones no han de ser solamente clínicas, ni tener una posición periférica en la atención de los problemas sociales vinculados a la dependencia generada por las enfermedades crónicas, sino implicarse como eje coordinador de los servicios sociosanitarios, impulsando el protagonismo y la responsabilidad de profesionales sanitarios en la gestión de los servicios de salud
Para el manejo clínico de PP cada profesional debe conocer cuáles son sus tareas en cada ámbito de la atención.
1. Identificación del paciente.
Identificar como PP a aquellas personas con enfermedades crónicas que cumplan dos o más categorías clínicas según establece la definición del proceso (2). Para ello, los profesionales de sanitarios, en cualquier ámbito asistencial, debe registrar en la historia de salud una señal que permita identificar a esta persona como paciente pluripatológicos, así como las categorías clínicas por las que ha sido incluido. En Atención Primaria será a través de su inclusión en PAI Atención al Paciente Pluripatológico de la aplicación DIRAYA
La identificación de personas con criterios de PP podrá ser realizada y comunicada al médico de familia a través de los sistemas informáticos de la organización mediante metabuscadores diseñados para tal efecto. Será el médico el que revisando la historia clínica confirme o no la presencia de criterios de pluripatología y proceda a la inclusión en el Proceso Asistencial.
2. Valoración integral exhaustiva.
Una vez que la persona ha sido identificada se debe realizar una valoración integral exhaustiva (VIE). Esta se concibe como una evaluación del paciente pluripatológico y/o la persona que cuida con las siguientes dimensiones:
- Valoración integral.
- Valoración pronóstica.
- Valoración farmacológica.
- Valoración de la capacidad de autogestión y activación.
- Valoración de preferencias y valores.
Será realizada en el Centro de salud, en el domicilio o en el hospital en las siguientes situaciones:
- Una vez identificado el paciente e incluido en el Proceso Asistencial en un plazo de un mes.
- Tras el alta hospitalaria, entre la segunda y cuarta semana.
- La identificación de una nueva categoría diagnóstica de paciente pluripatológico.
- La disminución del Índice de Barthel en 20 puntos (salvo cuando el Barthel sea menor de 60 puntos).
- La aparición de circunstancias vitales estresantes como la viudez, cambio de residencia o institucionalización.
Revaloración focalizada: se concibe como la valoración de algunas de las dimensiones de la VIE por eventos significativos que pueden inducir modificaciones en el PAP. Algunas de las circunstancias que motivan una revaloración focalizada son:
- La hospitalización y la planificación del alta hospitalaria.
- El paso de un paciente de autónomo a dependiente o descensos en el Barthel inferiores a 20 puntos.
- Cambios importantes en la medicación que puedan requerir revisión de la carga terapéutica o cambios en el PAP.
- Cualquier circunstancias que obligue al ajuste del Plan de acción personalizado.
Su realización será responsabilidad de todos los profesionales sanitarios que participan en la asistencia según el ámbito donde se encuentre el paciente: médico de familia, internista, enfermera de familia y hospitalaria, trabajadora social y farmacéutico de Atención Primaria y Hospitalaria.
2.1. Valoración integral.
La valoración integral consta de las siguientes áreas (tabla 1):
- Clínica.
- Funcional.
- Cognitiva.
- Afectiva.
- Sociofamiliar.
Tabla 1: Descripción de la valoración integral del PP por áreas.
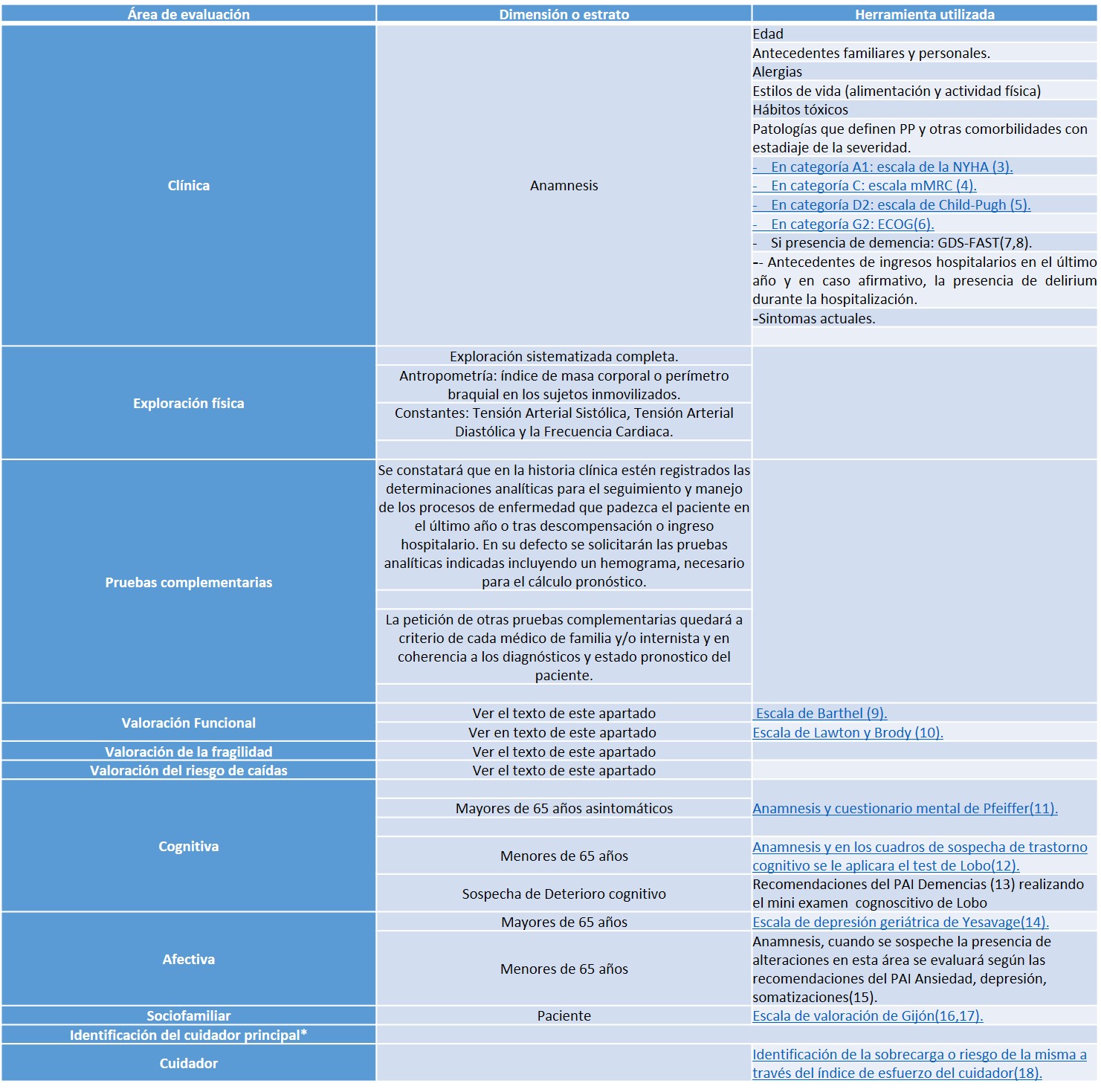
NOTA: * La presencia de Barthel inferior a 60 o a Pfeiffer con más de cinco errores se consideraran criterios inequívocos de necesidad de una persona cuidadora. Ver texto de este apartado
Valoración funcional y de la fragilidad
Se incluirá el diagnóstico de los déficits funcionales, de los factores que influyen en ellos y del riesgo de desarrollo de otros nuevos. Se realizará mediante una entrevista estructurada con el empleo de escalas.
Se evaluará la fragilidad, el riesgo de caídas y la autonomía para las actividades básicas (Índice de Barthel) e instrumentales de la vida diaria (índice de Lawton y Brody) .
Esta valoración clasificará a los pacientes pluripatológicos en tres categorías.
- Paciente pluripatológico con autonomía funcional: índice de Barthel mayor o igual a 90 y una prueba de la velocidad de la marcha negativa (menos de cinco segundos en recorrer cuatro metros). Se puede usar para identificarlos el mini Barthel (19)
- Se identificará a los pacientes autónomos frágiles mediante la prueba de velocidad de la marcha. Cuando el resultado del test de la marcha no sea concluyente se puede usar: Prueba de ejecución: Short Physical Performance Battery (SPPB o Test de Guralnik) que combina equilibrio, velocidad de marcha y levantarse de la silla (20); Test de levántate y anda (timed get up and go) cronometrado. (21)
- Pacientes con índice de Barthel mayor o igual a 90: Se revisará la autonomía y la velocidad de la marcha al menos anualmente.
- Cuando un paciente deje de ser autónomo se realizará el índice de Barthel completo para identificar las funciones perdidas y dimensionar la caída de la puntuación. Además se realizará una anamnesis y exploración dirigida para evaluar la justificación y reversibilidad de la misma.
- Los pacientes pluripatológicos con autonomía funcional se consideraran con alto riesgo de caídas si presentan respuesta positiva a una o más de las siguientes tres preguntas: ¿Ha sufrido alguna caída en el último año que haya precisado atención sanitaria? ; ¿Ha sufrido dos o más caídas al año?; ¿Presenta algún trastorno de la marcha considerado significativo?.
- Paciente pluripatológico con fragilidad funcional: paciente con índice de Barthel mayor o igual a 90 y una prueba de la velocidad de la marcha alterada (más de 5 segundos en recorrer 4 m). Se considera que todos estos pacientes tienen un riesgo alto de caídas.
- Paciente pluripatológico en situación de dependencia funcional pacientes con índice de Barthel menor de 90. Se diferenciará entre pacientes Pluripatológicos con deficiencia funcional no severa y severa.
- Pacientes Pluripatológicos con deficiencia funcional no severa: índice de Barthel inferior a 90 y superior a 60. Se realizará un índice de Barthel completo a aquelos que no sean identificados como autónomos o con dependencia severa. Cuando se detecte una caída del Barthel de 20 puntos se realizará una VIE para intentar identificar las causas del deterioro y la potencialidad de la reversibilidad del mismo.
- Pacientes pluripatológicos con dependencia funcional severa: índice de Barthel menor de 60. Para identificarlo se puede usar el mini Barthel (19).
Valoración del riesgo de caídas
Las caídas son una causa importante de discapacidad en las personas mayores y, a su vez, uno de los desenlaces adversos de la fragilidad. Aproximada-mente un 30% de las personas mayores de 65 años y un 50% de las mayores de 80 años que viven en la comunidad se caen al menos una vez al año(17). Las caídas afectan especialmente al paciente pluripatológico principalmente por su elevada edad y fragilidad.
La valoración anual del riesgo de caídas es una práctica que debe ser integrada en la evaluación de los PP recomendada por revisiones basadas en la evidencia(18)y Sociedades Científicas(19,20)con el objeto de planificar acciones de prevención e intervención, que pasan por realizar educación para la salud, detectar los propios factores de riesgo y actuar sobre ellos.
El Sistema Nacional de Salud en el Documento de consenso sobre prevención de fragilidad y caídas en la persona mayor propone las siguientes preguntas de cribado(21):
- ¿ha sufrido alguna caída en el último año que haya precisado atención sanitaria?
- ¿ha sufrido dos o más caídas al año?
- ¿presenta algún trastorno de la marcha considerado significativo? (esta pregunta se considerará positiva si la prueba de ejecución utilizada para el cribado de fragilidad resulta alterada)
La valoración pronóstica y sus implicaciones será desarrollada en el tema 3 de esta unidad didáctica
La valoración farmacológica será desarrollada en la Unidad didáctica 5 del presente curso.
2.2. Autogestión de la enfermedad y activación.
Un enfoque prometedor para mejorar los resultados y reducir los costes sanitarios relacionados con las enfermedades crónicas es la autogestión y la activación, por la cual las personas, en colaboración con los profesionales sanitarios, asumen una mayor responsabilidad en las decisiones acerca de su salud. En el pasado, prácticamente toda la atención médica y la enseñanza sobre medicina la proporcionaban profesionales de la salud, pero hoy en día se reconoce que muchas de las funciones clínicas y actividades educativas las pueden llevar a cabo con eficacia los propios pacientes(22)
Adams, Grenier y Corrigan definen la autogestión como las “tareas que un individuo debe llevar a cabo para vivir bien con una o más enfermedades crónicas”(23)
Se evaluará la participación e implicación de los pacientes o de las personas que cuidan con su propia salud, así como, con la organización y el uso de los diferentes servicios sanitarios. Se identifican tres fases:
- Fase de activación: valora la disposición de conocimiento y habilidades por parte de la persona para manejar su propia salud. Un paciente activo es alguien que sabe cómo manejar su enfermedad y prevenir el deterioro de su salud.
- Fase de empoderamiento: el paciente o persona que cuida tiene la capacidad y la motivación para involucrarse o participar en la toma de decisiones.
- Fase de liderazgo compartido: el paciente o persona que cuida toman parte en el proceso de toma de decisiones e implica una transferencia de poder desde el profesional al individuo.
La activación es la disposición de conocimiento, habilidades y confianza por parte del individuo para manejar su propia salud y atención sanitaria, de modo que refleja de forma global el autoconcepto que tiene la persona como gestor de su propia salud y su percepción de confianza en ese rol.
Estos conceptos incluyen además la noción de confianza y supone que el paciente se haga cargo de la gestión clínica, de la gestión del aspecto social y del emocional. A partir de esta definición, una persona que participa en la autogestión y activación:
- conoce su enfermedad y sabe cómo gestionarla,
- adopta un plan de asistencia acordado y negociado conjuntamente con profesionales de la salud,
- toma parte activamente en la toma de decisiones junto con los profesionales sanitarios,
- controla y gestiona los signos y síntomas de su enfermedad,
- gestiona el impacto de la enfermedad en su funcionamiento físico, emocional, ocupacional y social,
- adopta estilos de vida que tienen en cuenta los factores de riesgo y fomenta la salud, centrándose en la prevención y en la intervención rápida, y
- tiene acceso a los servicios de apoyo y confianza en su capacidad para utilizarlos.
Para sistematizar la valoración de la autogestión por parte del paciente y su familia se propone:
En el paciente:
- Evaluar los factores del paciente que pueden afectar la capacidad de aprender las estrategias de autocuidado mediante los indicadores de resultados de la NOC: [3102] AUTOCONTROL: ENFERMEDAD CRÓNICA.
- Evaluar el grado de conocimiento transmitido sobre el proceso de sus enfermedades y sus complicaciones potenciales mediante los indicadores de resultados de la NOC: [1803] CONOCIMIENTO: PROCESO DE LA ENFERMEDAD.
- Evaluar en qué medida la convicción personal de que un problema de salud amenazador es grave y tiene posibles consecuencias negativas para el estilo de vida mediante los indicadores de resultados de la NOC: [1704] CREENCIAS SOBRE LA SALUD: PERCEPCIÓN DE AMENAZA.
En la familia:
- Evaluar los factores de la familia que pueden afectar su capacidad para controlar los factores estresantes mediante los indicadores de resultados de la NOC: [2600] AFRONTAMIENTO DE LOS PROBLEMAS DE LA FAMILIA.
- Evaluar la preparación de la familia para asumir la responsabilidad de la asistencia sanitaria domiciliaria de un miembro de la familia con pluripatología: NOC: [2202] PREPARACIÓN DEL CUIDADOR FAMILIAR DOMICILIARIO.
2.3. Valoración de preferencias y valores
La valoración de las preferencias y valores del paciente y de las personas que cuidan tiene que ser contextualizada en el marco del papel desempeñado en la gestión de su propia salud. Para garantizar que las preferencias y valores son incorporados es necesario alcanzar la fase de liderazgo compartido.
La valoración de las preferencias de los pacientes ha de tener en cuenta los siguientes puntos cita:
- Identificar la presencia de aquellos escenarios en los que sea especialmente relevante considerar las preferencias del paciente. Entre los escenarios más frecuentes están:
- Fármacos: por ejemplo, la decisión de anticoagulación o la decisión de des-prescripción de fármacos.
- Exploraciones invasivas: por ejemplo, la realización de endoscopias para la detección de anemias por pérdidas en fases avanzadas.
- Medidas de soporte: como puede ser la colocación de sonda de alimentación o ventilación mecánica invasiva y no invasiva.
- Recursos sanitarios: como puede ser el ingreso hospitalario o el ingreso en unidades especiales como la Unidad de Cuidados Intensivos.
- Recursos sociales: como puede ser la institucionalización.
- Valoración espiritual.
- Se aconseja realizar la valoración espiritual en las situaciones de últimos días y en las circunstancias de corto pronostico vital.
- Se recomienda considerar las diferencias culturales respecto a la espiritualidad.
- Para iniciarla, si no se ha creado aún un vínculo suficientemente cercano y/o terapéutico, se sugiere utilizar preguntas abiertas, que faciliten un espacio de intimidad y un clima de serenidad, que permiten explorar su mundo interior de forma guiada (29):
- ¿Qué es lo que más le preocupa?
- ¿Qué es lo que más le molesta?
- ¿Qué es lo que más le ayuda?
- ¿En qué o en quién se apoya en situaciones de crisis?
- ¿Qué le hace sentir seguro, a salvo?
- ¿Qué es lo que más valora su gente de usted?
- Se recomienda el Cuestionario GES (30) para explorar, reflexionar y encontrar una respuesta intuitiva que puede ser una puerta de entrada a la necesidad espiritual de cada persona, lo que al mismo tiempo puede ser acompañado, aceptado, reconciliado, transcendido, etc.
3. Modelo de atención compartida
El manejo de los PP tras la VIE se centra en el modelo de atención compartida; este es el modelo de asistencia mustidisciplinar que garantiza la continuidad asistencial en los ámbitos de la Atención Primaria, Atención Hospitalaria y Atención Social a los pacientes pluripatológicos y gran parte de los pacientes con necesidades complejas de salud.
Los elementos que hacen posible dicha atención compartida son:
- El paciente tiene que formar parte del equipo que cuida de su salud. Es muy importante la progresiva activación y empoderamiento del paciente hacia un modelo de liderazgo compartido entre los profesionales sociosanitarios y los pacientes. En el caso de incapacidad del paciente las personas que cuidan de él serán las que formen parte del equipo en la toma de decisiones. Participarán activamente en los diálogos abiertos para la toma de decisiones que afectan su salud. Tendrán acceso telemático a la información relevante de su estado de salud, y a todos los apartados de su Plan de Acción. Tendrán una identificación nominal de los miembros de su Equipo Multidisciplinar de Profesionales (EMP). Tendrán definidos de forma precisa los circuitos de acceso y comunicación con los profesionales del EMP. Tendrán la posibilidad de realizar consultas telemáticas. Tendrá constancia expresa de cuál de los miembros del EMP es el referente. Por defecto el referente inicial será siempre el médico de familia o enfermera de familia. Podrán incorporar en su historia los autocontroles necesarios para el seguimiento de sus condiciones crónicas de salud.
- El equipo multiprofesional de profesionales (EMP) estará constituido por profesionales referentes en el ámbito de la Atención Primaria y Atención. En todos los casos ha de estar identificado nominalmente dentro del EMP los siguientes profesionales: el médico de familia, la enfermera de familia, la enfermera gestora de caso, el internista hospitalario de referencia, enfermera hospitalaria y el referente de trabajo social del Centro de Atención Primaria. Si las circunstancias de los pacientes lo requieren se deberán identificar otros profesionales que intervengan en la asistencia al paciente.
- Se considerará como criterios de gestión de caso la presencia de alguna de las siguientes características:
- Deterioro significativo de las actividades básicas de la vida diaria (Índice de Barthel menor de 55 puntos); actividades instrumentales de la vida diaria (Índice de Lawton Brody menor o igual a 5 puntos en varones y menor o igual a 3 en mujeres; deterioro cognitivo (Test de Pfeiffer mayor o igual a 5 errores)
- Cuidados Paliativos / fase final de la vida o Índice PROFUND mayor o igual a 7.
- Déficit de adherencia, afrontamientos disfuncionales, valores y creencias que resultan perjudiciales para los cuidados o regímenes terapéuticos difíciles de integrar en la vida cotidiana.
- Dos o más ingresos en el hospital en el último año.
- Tres o más asistencias urgentes en cualquier ámbito de atención en el último año.
- Cansancio del rol cuidador o falta de soporte para los cuidados en domicilio
- Dificulta de acceso a los servicios de salud
- Exclusión social.
- Asistencia Ambulatoria: El médico y enfermera de familia coordinarán como referentes principales la asistencia a los pacientes Pluripatológicos en el ámbito ambulatorio. Dispondrán de agendas compartidas para la valoración de dichos pacientes. El médico de familia podrá prescribir la administración de tratamientos parenterales, realización de transfusiones y exploraciones diagnósticas y terapéuticas invasivas haciendo uso de las carteras de servicio de los hospitales de día hospitalarios. El PP será atendido en domicilio cuando sus circunstancias así lo requieran y de acuerdo con los criterios del programa de Atención Domiciliaria.
- Centros socio-sanitarios: Se establecerán los mecanismos de comunicación y coordinación para dar soporte a los sanitarios que allí desempeñan su labor. Se activarán programas tele-consulta con su EMP. Los farmacéuticos de hospital que realicen la atención farmacéutica de los PP institucionalizados en aquellas residencias vinculadas a sus hospitales, colaborarán con el EMP y el equipo sanitario del Centro en la valoración e intervenciones farmacológicas.
- Unidades de Día: Los servicios de medicina interna dispondrán de Unidades de día. Los internistas de referencia y los médicos de familia pueden prescribir la administración de fármacos por vía parenteral realización de transfusiones y exploraciones diagnósticas y terapéuticas invasivas sin necesidad de ingreso hospitalario a las Unidades de Día. En pacientes inestables previo acuerdo entre médico de familia e internista se acordará la posibilidad de consulta de alta resolución en consultas u hospital de día en el plazo de 24 a 48 horas laborables. Las demoras de las consultas en pacientes estables se pactarán mediante planificación personalizada entre el médico de familia y el internista de referencia.
Todos los pacientes dispondrán de un informe que reflejen la condición de paciente pluripatológico, el índice PROFUND y una referencia a las diferentes áreas de la valoración integral exhaustiva con la reevaluación focalizada que se haya realizado. Igualmente se recogerá si es necesario una revisión del Plan de acción personalizado y las recomendaciones específicas para el mismo incluyendo las referencias a las indicaciones respecto a cuidados, estilos de vida, hábitos, dietas y otras medidas aconsejadas para el mejor control de las enfermedades crónicas del paciente.
Se emitirá un informe de consulta el mismo día de la visita siempre que acontezca una información relevante, un cambio terapéutico o siempre que se aconseje una revisión o modificación del PAP.
Las Unidades de Medicina Interna dispondrán de Equipos de Soporte de Cuidados Paliativos dirigidos especialmente a pacientes PP paliativos de alta complejidad. La activación de los dispositivos hospitalarios de soporte domiciliario se realizará a instancias del médico de familia.
- Asistencia en el Hospital: Los pacientes Pluripatológicos que ingresan en el hospital en servicios médicos lo harán preferentemente en medicina interna. En los ingresos en las Unidades de Gestión Clinica quirúrgicas serán revisados por internistas para realizar una valoración integral de los mismos. Desde el momento del ingreso del paciente y una vez confirmada la inclusión en el PAI de Pluripatológicos debería iniciar la planificación precoz del alta como garantía de unos cuidados transicionales exitosos. En el caso de que la inclusión en el PAI de Pluripapatológico se realice durante la hospitalización se realizará la VIE o se contactará con el médico de familia o enfermera de familia para programar la VIE en el plazo de un mes
En relación a los cuidados transicionales tras el alta hospitalaria deben incluir:
- La planificación programada de ingresos hospitalarios bajo la indicación del médico de familia y canalizados a través del internista de referencia así como la notificación de la pre-alta a los miembros de EBP. Los ingresos hospitalarios en servicios médicos se realizarán preferentemente en el servicio de Medicina Interna
- Un contacto domiciliario proactivo por parte del médico de familia o enfermera de familia en el plazo máximo de 48 horas tras el alta hospitalaria. En este contacto se programará la valoración post alta.
- En todos los casos de altas hospitalarias tras ingreso evitable (ingreso por un PQI y en general ingresos por motivos médicos) se realizará una valoración por parte del internista de referencia en el plazo entre diez y quince días.
- El equipo interprofesional debe colaborar con la persona, su familia y personas cuidadoras para desarrollar un plan de transición que apoye las necesidades únicas de la persona, que procure su seguridad y la continuidad de cuidados.
- Los sistemas de información hospitalarios permitirán identificar los pacientes pluripatológicos que están ingresados en todo momento en el hospital y los servicios y unidades en las que están ubicados.
- El ingreso hospitalario generará una alerta a todos los profesionales del EPB.
En resumen, en esta unidad didáctica hemos presentado de forma sintética el manejo de un PP con el objeto de dibujar el escenario de la situación basal del paciente. En la próxima unidad didáctica abordaremos el cálculo del pronóstico vital del paciente, basándonos en el principio básico de que organizar a los pacientes según su riesgo permite adecuar los programas de intervención la intensidad de los cuidados al nivel de complejidad y establecer un Plan de acción personalizado.
Bibliografía
- Ollero Baturone M, Orozco Beltrán D, Domingo Rico C, Román Sánchez, P, López Soto A, Melguizo Jiménez M, et al. Conferencia nacional para la atención al paciente con enfermedades crónicas. Documento de consenso. Sevilla: Mergablum; 2011.
- Ollero Baturone M, Álvarez Tello M, Barón Franco B, Bernabeu Wittel M, Codina Lanaspa A, Fernández Moyano A. Atención al paciente pluripatológico. Proceso Asistencial Integrado. Atención a Pacientes Pluripatológicos. 2ª Edición. Consejería de Salud. Andalucía; 2007Integrado. Edición 2007. Disponible en: http://www.juntadeandalucia.es/salud/sites/csalud/contenidos/Informacion_General/p_3_p_3_procesos_asistenciales_integrados/pai/atencion_pacientes_pluripatologicos_v3?perfil=org
- The Criteria Committee of the New York Heart Association. Nomenclature and Criteria for Diagnosis of Diseases of the Heart and Great Vessels (9ª ed.). Boston: Little, Brown & Co; 1994; 253-6.
- Bestall JC, Paul EA, Garrod R, Garnham R, Jones PW, Wedzicha JA. Usefulness of the Medical Research Council (MRC) dyspnoea scale as a measure of disability in patients with chronic obstructive pulmonary disease. Thorax 1999; 54:581-6.
- Pugh RN, Murray-Lyon IM, Dawson JL, et al. Transection of the oesophagus for bleeding oesophageal varices. Br J Surg 1973; 60:646.
- Oken MM, Creech RH, Tormey DC, Horton J, Davis TE, McFadden ET, et al. Toxicity and Response Criteria of the Eastern Cooperative Oncology Group. Am J Clin Oncol. 1982;5:649–55.
- Reisberg B, Ferris SH, De León MJ, Crok T. The global deterioration scale for assessment of primary degenerative dementia. Am J Psychiatry.1982; 139: 1136-9.
- Reisberg B. Functional Assessment Staging (FAST). Psychopharmacol Bull. 1988; 24: 653-9.
- Mahoney FI, Barthel DW. Functional evaluation: The Barthel Index. Md State Med J 1965; 71:61-5.
- Lawton MP, Brody EM. Assessment of older people: self-main-taining, and instrumental activities of daily living. Gerontologist. 1969;9:179-86.
- Pfeiffer EA. A short porteble mental status questionnaire for the assessment of organic brain deficits in elderly patients. J Am Geriatr Soc. 1975;22:433
- Lobo A, Ezquerra J, Burgada FG, Sala AM, Seva A. El “Mini Examen Cognscitivo”. Un test sencillo, práctico, para detectar alteraciones intelectuales en pacientes médicos. Actas Luso Esp Neurol Psiquiatr 1979; 7:es189-202.
- Cousido Martínez-Conde S, Carnero Pardo C, Fernández Villamor F, Gil Néciga E, Gómez Salado J, González Andrés VL, et al. Proceso Asistencial Integrado Demencia. Sevilla: Consejería de Salud; 2002.
- Martinez de la Iglesia J, Onís Vilches MC, Dueñas Herrero R, Aguado Taberné C, Albert Colomer C, Arias Blanco MC. Abreviar lo breve. Aproximación a versiones ultracortas del cuestionario de Yesavage para el cribado de la depresión. Aten Primaria. 2005;35:14-21
- Díaz del Peral D, Aragón Ortega J, Aranda Regules JM, Bellón Saameño JA, Bordallo Aragón A, Cantero Ortiz L, et al. Ansiedad, depresión, somatizaciones: proceso asistencial Integrado. 2ª ed. Sevilla: Consejería de Salud; 2011.
- Diaz MA, Domínguez O, Toyos G. Resultados de la aplicación de una escala de valoración sociofamiliar en Atención Primaria. Rev Esp Geriatr Gerontol 1994;339-245.
- Alarcón T, González-Montalvo JI. La escala sociofamiliar de Gijón, elemento útil en el hospital general. Rev Esp Geriatr Gerontol. 1998;33:178-9.
- Robinson BC. Validation of a Caregiver Strain Index. Journal of Gerontology 1983;38: 344-8.
- Galindo-Ocaña J, Bernabeu-Wittel M, Ollero-Baturone M, Barón-Franco B,Murcia-Zaragoza JM, Fernández-Moyano A, et al. Reliability of a short questionnaire for the diagnosis of severe disability in polypathological patients attended in hospital setting. Eur J Intern Med. 2013;24:375-81
- Guaralnik JM, Simonsick EM, Ferrucci L, Glynn RJ, Berkman LF, Blazer DG, Wallace RB. A short physical performance battery assessing lower extremity function: Association with self-reported disability and prediction of mortality and nursing home admission. The Journals of Gerontology. Series A, Biological sciences and Medical Sciences;1994; 49: M85–M94
- Podsiadlo D, Richardson S. The timed "Up & Go": a test of basic functional mobility for frail elderly persons. J Am Geriatr Soc. 1991;39:142-8.
- American Geriatrics Society, British Geriatrics Society. AGS/BGS clinical practice guideline: prevention of falls in older persons. New York (NY): American Geriatrics Society; 2010.
- Kiel DP, Falls in older persons: Risk factors and patient evaluation. Uptodate, 201476
- National Institute for Health and Care Excellence (NICE). Falls: assessment and prevention of falls in older people. London (UK): National Institute for Health and Care Excellence (NICE); 2013 Jun. 33 p. (Clinical guideline; no. 161).
- American Geriatrics Society, British Geriatrics Society. AGS/BGS clinical practice guideline: prevention of falls in older persons. New York (NY): American Geriatrics Society; 2010.
- Documento de consenso sobre prevención de fragilidad y caídas en la persona mayor Estrategia de Promoción de la Salud y Prevención en el SNS. Madrid: Ministerio de sanidad, servicios sociales e igualdad centro de publicaciones. 2013
- Jadad AR, Cabrera A, Martos F, Smith R, Lyons RF. Cuando las personas viven con múltiples enfermedades crónicas: aproximación colaborativa hacia un reto global emergente. Granada: Escuela Andaluza de Salud Pública; 2010. Disponible en:http://www.opimec.org/equipos/when-people-live-with-multiple-chronic-diseases/http://www.opimec.org/equipos/when-peopl...
- Adams K, Greiner AC, Corrigan JM, editors. Report of a summit. The 1st annual crossing the quality chasm summit a focus on communities. Washington, DC: National Academies Press; 2004.
- Benito E, Barbero J, Dones M editors. Espiritualidad en Clínica Una Propuesta de Evaluación y acompañamiento Espiritual en Cuidados Paliativos. SECPAL (Sociedad Española de Cuidados Paliativos). Madrid. 2014.
- Benito E, Oliver A, Galiana L, Barreto P, Pascua, A, Gomis C, Barbero J. (2014). Development and validation of a new tool for the assessment and spiritual care of palliative care patients. Journal of Pain and Symptom Managemen.2014; 47:1008-18.
Comentarios existentes
El planteamiento es muy interesate. Es claro , completo y define bien el papel de cada componente.
Sería ideal para mejorar tanto la asistencia al paciente y descarga física y emocional del cuidador como la mejora de la utilización de recursos sanitarios.
El problema es que con la dotación de personal y la estructura actual de primaria y hospitalaria me parece que aún falta muchísimo para que sea una realidad
Me parece muy interesante pero a veces hay temas que veo a años luz
Muy clara la secuencia. E ilustrativo.
La telemedicina posiblemente sea el futuro, pero creo que aun no es aplicable de forma generalizada a nuestra realidad...
Hola Beatriz, hice un máster en este campo, y vi muchas de las experiencias que se están desarrollando en este campo, tanto a nivel nacional como internacional, Todas ellas muy interesantes, aunque todavía pendiente de valorar la eficiencia de la mayoría de ellas, aunque en otros países se habla ya de validez coste-efectividad y parece que en la mayoría, muy positivos.
Efectivamente, programas y modelos de atención a pacientes crónicos que utilicen la telemedicina como herramienta son numerosos en la geografía nacional.
En Andalucía hay varias iniciativas en este sentido que están en fase de investigación para conocer el impacto en resultados en salud.
En cualquier caso parece que contribuyen a que el paciente y sus familiares tomen mayor conciencia sobre el manejo de la enfermedad.
Ánimo con el curso
Beatriz Pascual
Creo que es en Valencia, que se está implementando desde hace algun tiempo un modelo de atención a usuarios con patología crónica desde su domicilio a través de la telemedicina. Su principal objetivo, creo recordar que era mantener a estos usuarios de forma tan independiente como fuese posible y así a su vez, mejorar su calidad de vida y los de su alrededor. Todo esto, pretende funcionar de forma eficiente, y por lo tanto, provocar una disminución de ingresos y a su vez,el ahorro en gasto sanitario.
Me ha parecido enriquecedor la lectura de del manejo del paciente pluripatológico. Creo que dentro de poco tiempo, la telemedicina formará parte de nuestro quehacer diario y posiblemente adecuando el coste-efectividad.