Comentarios de Unidad 2. Cómo avanzar en el manejo de los aspectos educativos para la atención a personas con enfermedad crónica: educación terapéutica
Lectura 2: "Educación terapéutica en Insuficiencia Cardiaca (IC)"
La educación Terapéutica de las personas con IC es esencial para el control de la enfermedad.
Los dos aspectos fundamentales para la evolución favorable de las personas con IC son: el autocuidado y la adherencia al tratamiento. Para ello es básico desarrollar un programa especifico de educación terapéutica
El autocuidado debe contemplar los siguientes aspectos:
- Acciones destinadas a mantener la situación de estabilidad y control del problema de salud
- Evitar comportamientos que pudieran dificultar o empeorar el proceso.
- Conocimiento e identificación precoz de síntomas o signos de deterioro o descompensación.
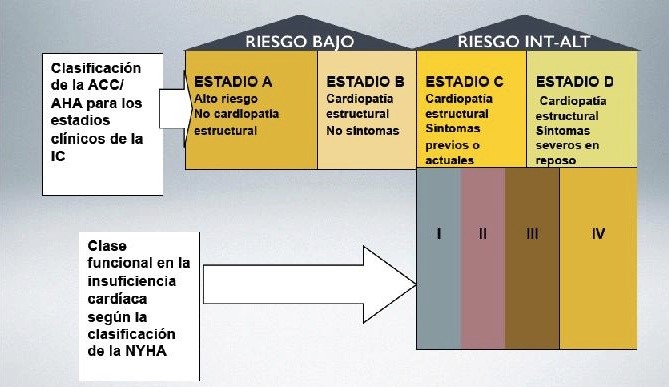
Pero para conseguir que el autocuidado sea efectivo, el conjunto de profesionales de enfermería desarrollarán estrategias encaminadas a educar a la persona con IC en los conocimientos, habilidades y actitudes necesarias para el manejo de la enfermedad. Las personas de bajo riesgo según la clasificación de la ACC/ AHA (grupos A-B), serán seguidos en Atención primaria y recibirán una consulta al menos una vez al año.
En la educación terapéutica debemos tener en cuenta que esta es una enfermedad crónica y progresiva. Por tanto, debemos dar un papel relevante a los cambios de hábitos y al mantenimiento de estilos de vida saludables.
Los componentes que debe incluir un programa educativo son la disminución de la exposición a factores de riesgo, dieta, ejercicio, uso adecuado de los medicamentos, manejo de las exacerbaciones (signos y síntomas de alarma).
Para manejar todos estos conceptos se hace una propuesta de contenidos mínimos a desarrollar teniendo en cuenta el papel de la enfermera en la atención a estas personas.
ENTREVISTA INICIAL
La entrevista es una herramienta que nos permite el primer acercamiento a la persona con IC y su entorno, con el objetivo de obtener la información necesaria de forma organizada y estructurada para ayudarle en el proceso de mejora de su salud. Es una comunicación con fines terapéuticos y va más allá de un simple registro.
Es la primera etapa en el proceso de atención de enfermería: la valoración. En ella la información recogida nos va a permitir identificar los diagnósticos enfermeros (NANDA), planificar las actividades (NIC) y evaluar los resultados mediante los indicadores (NOC). Nuestra entrevista está basada en las 14 Necesidades Básicas de Virginia Henderson.
En este primer contacto es importante la creación de un ambiente positivo, con gestos verbales y no verbales de proximidad e interés. Es por ello, que se recomienda disponer de conocimientos teóricos sobre el desarrollo de la entrevista, así como desarrollar habilidades, facultades sociales y de comunicación.
A continuación se recogen algunos aspectos básicos:
- Relación terapéutica: empatía y escucha activa, mostrar respeto y comprensión por la otra persona. Saber cómo hacer para que la persona se sienta cómoda, nos va a ayudar a que nos pueda decir lo que necesitamos saber, o lo que ella necesita explicar, para detectar cuáles son sus prioridades a la hora de abordar objetivos de salud.
- Es importante ser conscientes de las demandas emocionales de la persona enferma y su impacto/respuesta en el equipo de profesionales que le atienden. Nuestra premisa básica debe ser el respeto, no vamos a juzgar, ni a dictaminar, etc. Debemos evitar los prejuicios para garantizar una recogida de información objetiva y profesional.
- También debemos intentar determinar la actitud de la persona durante este proceso utilizando como guía las “Fases de prochaska”, para orientar nuestro esfuerzo terapéutico.
- No se ha encontrado relación entre el tiempo del que se dispone y la calidad de la comunicación, pero obviamente éste es limitado y debemos optimizarlo. Nuestros objetivos deben ser también reales: es un primer contacto, información clara y concisa, que se irá completando en las siguientes consultas.
- Se recomienda la utilización de la entrevista semiestructurada: disponer de un guión orientativo donde las etapas deben ser flexibles y adaptadas a la persona que tenemos delante. Los cuestionarios nos ayudan a matizar la información, a verificarla y evaluarla.
- Disponemos de diferentes tipos de preguntas en función de nuestro objetivo, básicamente son: preguntas cerradas para la recogida de datos concretos, preguntas abiertas si queremos profundizar en algún aspecto y/o relajar la entrevista, preguntas de retroalimentación (cuando queremos corroborar datos o reconducir la entrevista)
- Importante dar mensajes concretos durante la recogida de datos, para matizar dudas, sobretodo referente a los síntomas de alarma en este primer contacto, en el caso de la Insuficiencia Cardiaca.
- Otros aspectos a tener en cuenta: mantener el contacto visual, distancia con la persona (90-120 cm), garantizar la intimidad, un lugar adecuado, lenguaje postural y evitar manifestaciones de prisa.
Es recomendable tener un formato estructurado en nuestra mente, que nos permita recoger toda la información más relevante para poder hacer una buena valoración inicial, incorporando datos cuantitativos y cualitativos, permitiendo la expresión de la persona y a la vez reconduciendo la información de forma sutil a nuestro guión.
A continuación se ofrece un modelo orientativo a aplicar en la entrevista inicial para personas con Insuficiencia cardiaca:
- Debemos prepararnos la entrevista: los antecedentes, diagnósticos, pruebas, analíticas, etc, los tenemos recogidos en la HªC, es importante conocerlos, para que la persona perciba profesionalidad e interés por parte del conjunto de profesionales que le atienden. También en ella se recogen los hábitos tóxicos, farmacología, entre otros aspectos, que se corroborarán y matizarán durante la entrevista.
- Iniciamos la entrevista con la presentación de participantes: profesional, que explica el propósito de la entrevista (objetivo, uso de cuestionarios y finalidad y medidas antropométricas) y la persona - paciente, que expresa lo que ha entendido de su enfermedad y su repercusión en su día a día.
- Determinar si es independiente en el manejo de su estado de salud (Necesidad de (N.) Realización), si tiene personas cuidadoras e identificarlas (ideal que acuda con la persona afectada) y cualquier otro tipo de apoyo familiar o social. En este mismo bloque, determinar nivel educativo (observar durante el desarrollo de la entrevista si existen barreras sensoriales que afecten a la comunicación: Necesidad de Seguridad y de Comunicación, y si es así intentar matizarlas) y situación laboral (en los cuestionarios se recogen preguntas que nos identifican problemas socioeconómicos que pueden afectar al manejo de la enfermedad). Así como quien es la persona responsable de la medicación y sistema utilizado para su control. N Respiración: importante detectar existencia de cansancio, fatiga o disnea y grado según actividad, presencia de tos/expectoración (características), ortopnea (identificar número de almohadas o inclinación normal del cabecero de la cama).Se puede enlazar con la N. Descanso: calidad del descanso (efectos medicación, ortopnea, sedantes….). N. Eliminación: existencia de edemas, distensión abdominal, balance entrada/salida líquido (percepción). Cantidad de líquido ingerido: describir las bebidas (agua, zumos, alcohol, etc). Hábito vesical e intestinal. N. alimentación: recoger la ingesta de las 24 horas previas a la consulta. Se puede matizar tema de la dieta asódica, baja en grasas (bollería, forma de cocinar…), cinco ingestas recomendadas, etc. Introducir datos (IMC). Identificar a la personas encargada de cocinar (rechazo, dificultad,…). N. movilización: nivel de dependencia / indepencia, se puede matizar con la escala Barthel en caso de alteración. Si se practica (describir la rutina) o no ejercicio físico (causas).
De esta manera disponemos de un boceto del estado de salud de la persona: debemos ser capaces de sintetizar estos datos y exponer a la persona nuestros “resultados”, sus puntos fuertes (importante resaltar las conductas incorporadas para su refuerzo positivo) y qué deberíamos mejorar para obtener mayor calidad de vida (nunca enumerar en negativo). No debemos culpabilizar, intentar transmitir mensajes del tipo trabajo en equipo (nuestro rol es de colaboración ofreciéndole las herramientas para mejorar su salud) y el empoderamiento de la persona, es decir, la importancia de su papel como protagonista en el proceso, la persona es la responsable de sus elecciones porque es la principal beneficiaria/ perjudicada de sus acciones pero debemos hacerle ser consciente que su actitud afecta también a su entorno.
EDUCACIÓN DIÉTETICA
La actividad enfermera, en el manejo de los factores de riesgo que desemboca en la enfermedad cardiovascular, pasa por diferentes actividades e intervenciones, con el fomento de unos hábitos de vida saludable.
La intervención dietética en las personas diagnosticadas de IC la podemos centrar en los siguientes objetivos:
Objetivo General: (Objetivo de salud) Reducir la morbimortalidad relacionada con la alimentación inadecuada.
Objetivo intermedio: (Objetivo conductual) Adquirir hábitos alimentarios saludables
Objetivos específicos: (Objetivos educativos, cognitivos, afectivos)
- Reconocer la importancia de la alimentación y las consecuencias para la salud.
- Identificar las bases de una alimentación equilibrada y saludable.
- Tener la capacidad de elaborar o elegir dietas adecuadas según las caracteristicas de cada persona. Sabemos que una persona con IC y sobrepeso aumenta el riesgo cardiovascular. Sobre todo, si el sobrepeso está localizado en la zona abdómino-visceral, en la zona central donde los factores de riesgo se potencian. La obesidad, produce un aumento del gasto cardíaco, pudiendo desenmascarar un trastorno ventricular latente de otra etiología, o gradualmente causar IC debido a la sobrecarga crónica excesiva. ?Pero desde el punto de vista fisiopatológico, la relación entre citocinas pro- inflamatorias, activación neuro-hormonal y alteraciones gastrointestinales conducen a un estado denominado caquexia cardíaca determinado por pérdida acelerada de peso, fatiga, reducción acelerada de peso, reducción de la fuerza muscular, anorexia y disminución de la calidad de vida.
Estructura del consejo dietético
- Hacer valoración integral haciendo hincapié de los aspectos que pudieran estar relacionados o influir en la alimentación.
- Establecimiento del plan de cuidados (diagnóstico, Objetivos, Intervenciones)
- Proponer una actividad bien grupal o individual si fuera necesario.
- Seguimiento (valoración y evaluación de los objetivos alcanzados).
Desarrollo de la actividad
Explicación de los diferentes grupos de alimentos: farináceos, frutas, verduras, lácteos, grasas etc. Características de cada uno de ellos.
Clasificación de alimentos: para esto nos podemos ayudar de una pirámide nutricional, alimentos de plásticos, envases vacíos haciendo una simulación de los diferentes grupos de alimentos. Así las personas podrán colocarlos y agruparlos, y clasificarlos según el contenido y la relación dentro de la pirámide nutricional. (Documento saber más)
- Carbohidratos: Deben representar entre el 50% y 60% del valor calórico de la dieta. Hay que evitar que tomen carbohidratos de alta carga glucémica. Se sabe que la hiperglucemia induce a alteraciones de los sistemas oxidativos con la disminución del óxido nítrico, con la consiguiente disfunción endotelial y sus efectos son aun mayores en las personas con IC. (Más información en sección “Para saber más”)
- Proteínas: La proteína debe estar muy presente en la dieta de una persona con IC. Deben representar un 15% de las calorías total ingeridas. Siempre debemos de individualizar el aporte proteico por la concomitancia o no de enfermedad renal crónica.
- Limitar el consumo de carnes rojas a 1-2 veces por semana seleccionando preferentemente las porciones más magras. Asegurar el consumo de pescado al menos 3-4 veces por semana (una como mínimo de pescado azul). (Documento saber más)
Grasas: Deben de aportar el 30% del valor calórico diario. La disminución de la grasa saturada es necesaria en la alimentación junto con el aporte de grasas poliinsaturadas y monoinsaturadas. Disminuir el consumo de alimentos ricos en colesterol como: vísceras, grasa de la carne, embutidos, mantecas, yema de huevo, mantequilla, quesos, moluscos (calamar, sepia y pulpo), crustáceos y productos de pastelería y bollería.
Micronutrientes: Los minerales y vitaminas son componentes esenciales de la dieta. Por esto la alimentación debe ser variada y con un consumo de alimentos en forma fresca en el consumo diario. La ingesta de aportes vitamínicos y minerales evitan comorbilidades en personas con estadios avanzados o descompensaciones en la insuficiencia cardíaca.
Sodio: El sodio se encuentra presente en innumerables alimentos, productos industrializados, edulcorantes, conservantes, aditivos, etc. Hacer hincapié en el aprendizaje en la lectura de etiquetas que informan de la cantidad de sodio que contienen. Disminuir el consumo de sodio es fundamental para la prevención y buena evolución de la enfermedad.
Consumo de líquidos: En la insuficiencia cardiaca se produce retención de líquidos por lo que es importante limitar su consumo diario a la cantidad recomendada por el médico (conocimiento de los diferentes líquidos que componen su ingesta diaria).
EJERCICIO FÍSICO
Las guías de práctica clínicas en insuficiencia cardiaca recomiendan: Fomentar el ejercicio aeróbico regular en personas con insuficiencia cardiaca, para mejorar la capacidad funcional y los síntomas.
Esta recomendación esta recogida como clase I nivel A en las guías. (Más información en la sección de Para saber más).
Para esta actividad tendremos presente la clase funcional en la cual se encuentra la persona.
Clasificación funcional de la New York Heart Association basada en gravedad de los síntomas y actividad física:
- Clase I: Sin limitación para la actividad física. La actividad física normal no causa excesiva disnea, fatiga o palpitaciones.
- Clase II: Ligera limitación para la actividad física. Cómodo en reposo pero la actividad física normal resulta en excesiva disnea, fatiga palpitaciones.
- Clase III: Marcada limitación para la actividad física. Cómodo en reposo, si bien una actividad física menor que lo normal resulta en excesiva disnea, fatiga o palpitaciones.
- Clase IV: Incapacidad para mantener actividad física sin molestias. Puede haber síntomas en reposo. Si se realiza alguna actividad física, las molestias aumentan.
Actividad física en clase funcional I y II
La actividad física diaria, regular y moderada en las personas con IC estable mejora su capacidad funcional (caminar 30 minutos, 4 ó 5 veces por semana, o pasear en bicicleta durante 20 minutos, 5 veces por semana).
Otro tipo de ejercicio sería subir en ascensor y bajar por las escaleras de forma progresiva.
Antes del ejercicio físico, sería fundamental instruir a la persona en la toma del pulso, para el manejo de su frecuencia cardiaca durante la actividad.
Indicaciones sobre cómo hacer el ejercicio físico:
- Desayunar una hora antes de hacer ejercicio. Usar ropa y calzado adecuado, no realizar ejercicio con temperaturas extremas.
- Signos a valorar por la persona serían la presencia de disconfort, aparición de angina, dolor osteomuscular, cansancio, signos de sobre entrenamiento, agotamiento tras el esfuerzo, fatiga no esperada..., etc.
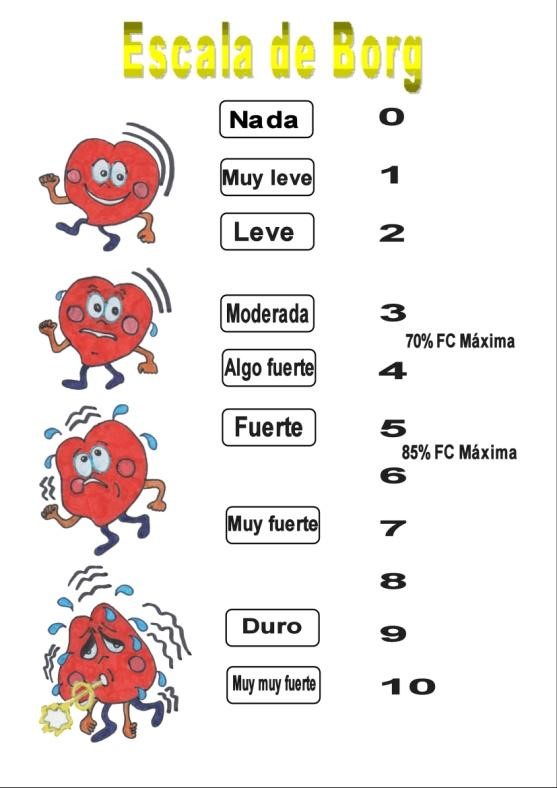
- Adecuar el ejercicio físico a su nivel de esfuerzo de adiestramiento en la escala de Borg como herramienta para el control de la intensidad de la actividad física tanto en el ejercicio estructurado como en las actividades habituales recreacionales, domésticos y laborales.
Episodios de descompensación o recién dados de alta, se aconseja el reposo durante los primeros días, indicándose cierta actividad física que estará condicionada por la clase funcional de cada persona.
Ejercicios pasivos como levantarse y sentarse de la silla, o estar de pié e ir alternado abertura de piernas, o sentado en silla moviendo tobillos y levantado las piernas son algunos de los ejercicios sencillos que pueden hacer.
Ejercicios respiratorios: La persona con IC debe saber hacer ejercicios sencillos de respiración:
- Inspirar aire llevándolo al abdomen y expirar forzando el diafragma.
- Elevar los brazos con cada inspiración y bajar con la expiración.
- Elevar miembros inferiores con inspiración y bajarlos con cada expiración.
Estos ejercicios pueden hacerlos acostados, levantados o sentados, según nivel de tolerancia de la persona.
Test de la Marcha de los Seis Minutos
Es una herramienta válida para medir la capacidad funcional de las personas con IC.
“El TM6’ es fácil de aplicar, bien tolerado y refleja mejor las actividades de la vida diaria (AVD) que otros test de caminata”. Es un Test sub máximo, útil para medir capacidad funcional en sujetos con deterioro moderado a severo.
Escala de BORG
(Más información en Sección Para saber más)
La escala de Borg es considerada como una buena estrategia para que las personas mantengan una frecuencia adecuada en función de la intensidad prescrita. Se basa en las sensaciones percibidas por los individuos cuando realizan actividad física en relación al aumento de la frecuencia cardíaca, respiratoria, contracción muscular y capacidad de soportarla actividad entre otros. Es necesario instruir a la persona, no solamente por la frecuencia cardiaca máxima en su entrenamiento, sino sobre todo por el nivel de esfuerzo que debe tener en su actividad diaria.
TRATAMIENTO FARMACOLÓGICO
Son muchos los medicamentos que se pueden tomar para la IC. Todos ellos pueden ayudar a controlar los síntomas y mejorar la calidad de vida. Algunos tienen efectos secundarios, pero las ventajas suelen superar con mucho los inconvenientes. Los medicamentos adecuados para cada persona dependen de los síntomas, el estado general de salud y los hábitos de vida.
Tipos de medicamentos utilizados en la IC
Fármacos que mejoran el pronóstico y enlentecen la progresión de la enfermedad.
Las Guías de Práctica Clínica (GPC) recomiendan (Clase 1, Nivel de evidencia A) para pacientes de Insuficiencia Cardiaca sintomáticos con clasificación funcional (New York Heart Association) NYHA II-IV y Fracción de Eyección (FE) z< 40%, salvo contraindicaciones, la administración de:
a) Inhibidores del enzima conversor de la angiotensina (IECA).
b) BetaBloqueantes (BB).
c) Los Antagonistas de los receptores de la angiotensina (ARA II), en caso de intolerancia a IECA.
d) Los Antagonistas de Receptores Mineralocorticoides (ARM) para personas de IC con FE < 35%, que persisten sintomáticos (NYHA II-IV) a pesar del tratamiento con IECA/ARA II y BB.
El efecto secundario más frecuente de estos fármacos es la hipotensión sintomática. Por ello se recomienda control frecuente de cifras tensionales y frecuencia cardíaca. En caso de proceso recurrente (descompensación, infección…) no se aumentará la dosis, e incluso puede reducirse, pero por lo general no se debe disminuir ni suprimir por el simple hecho de tener la tensión arterial normal o algo baja, siempre que la persona se encuentre bien, ya que el máximo beneficio sobre el pronóstico se consigue con dosis altas del fármaco.
Si la persona nota cansancio, astenia, mareos… cuando inicie el tratamiento con betabloqueantes, tenemos varias opciones para mejorar la adherencia:
- Si es de dosis única, pasarla a la noche.
- Si es cada 12 horas, dejar de tomar la dosis de la mañana durante una semana (sólo tomará la dosis de la noche) y luego reiniciar el tratamiento también por la mañana.
- Fármacos que alivian los síntomas y carecen de beneficio pronóstico.
Se trata de diuréticos, digital, nitratos, anticoagulantes, antiagregantes plaquetarios y estatinas.
En el caso de estos fármacos, por tanto, el objetivo será utilizar las dosis más bajas que permitan el control de los síntomas, con la finalidad de minimizar la aparición de efectos adversos.
En el caso de los diuréticos, se ha establecido una pauta que se conoce como “Régimen flexible de diuréticos”, que consiste en doblar la dosis de diurético que tome la persona durante tres días consecutivos, si aumento de 2 Kg. o más de peso en menos de tres días (siempre que no esté relacionado con transgresión dietética).
(Más información en Sección Para saber más “Guía de Fármacos para pacientes con IC de ITERA”).
RECOMENDACIONES GENERALES
- Tomar la medicación como está prescrita.
- No dejar de tomar la medicación aunque la persona encuentre mejoría.
- Tomar los medicamentos a la misma hora cada día.
- No olvidarse de tomar ninguna dosis. Si esto sucede y faltan pocas horas hasta la siguiente dosis, nunca doblarla.
- No dejar de tomar la medicación si presenta efectos adversos. Consultar antes con su médico o enfermera.
- No tomar ningún otro medicamento ni producto de herboristería sin consultarlo antes con su médico o enfermera, ya que pueden empeorar los síntomas de su enfermedad o no ser compatibles con el tratamiento. Remedio natural no significa inofensivo, ya que hay muchos medicamentos que están hechos a base de plantas.
MEDICAMENTOS A EVITAR
- Antiinflamatorios: Diclofenaco, Ibuprofeno, Naproxeno, Indometacina…
- Corticoides: Prednisona, Dexametasona, Deflazacort…
- Cualquier fármaco con presentación efervescente (debido a su alto contenido en Sodio).
- Bloqueantes de los Canales del Calcio: Nifedipino, Diltiazem, Verapamilo…
- Remedios naturales: Efedra, Hierbas chinas, Espino blanco, Extractos de ajo, Ginseng, Gingko biloba, Coencima Q 10
Si por algún motivo estos medicamentos son recetados, consultar con el equipo de IC.
Si es necesario tomar analgésicos, SON OPCIONES SEGURAS: PARACETAMOL, METAMIZOL, TRAMADOL.
Adherencia terapéutica
Es un hecho conocido que un buen seguimiento de las indicaciones terapéuticas disminuye la morbimortalidad y mejora el bienestar de la persona, sin embargo, la literatura señala que sólo un 20-60% de las personas con IC cumplen el tratamiento que se les ha prescrito (medidas farmacológicas y no farmacológicas).
Una deficiente adhesión al tratamiento, es un problema que limita la eficacia terapéutica, conlleva a un empeoramiento de los síntomas y, a menudo, la necesidad de hospitalización, por lo que es necesario que el equipo de profesionales sanitarios esté sensibilizado acerca de la necesidad de controlar el grado de cumplimiento de los regímenes.
ESTILO DE VIDA
Debe darse énfasis al hecho que la IC es un síndrome crónico y progresivo, en el cual el estilo de vida tiene un papel fundamental.
Tabaco y alcohol. El abandono del tabaco como medida eficaz y coste - efectiva, en el tratamiento de personas con Insuficiencia Cardíaca, es muy importante para detener la progresión de la enfermedad.
En cualquier contacto con las personas con IC, las enfermeras evaluarán el consumo de tabaco y realizarán una intervención mínima educativa. En los casos necesarios, serán derivados a programas específicos de deshabituación tabáquica. El consejo antitabaco se debe de ofrecer a todos los fumadores que lleguen a la consulta. Además de proponer programas estructurados para ayudar a dejar de fumar
Valoración de la ingesta de alcohol. Esta debe limitarse en las personas con IC, en situaciones inestables o aquellas personas que sufren IC por causa del alcohol (miocardiopatía dilatada), la abstinencia de bebidas alcohólicas debe ser absoluta.
Manejar los Trastornos del Sueño: los efectos son devastadores incluidos efectos en la adherencia. Entre las razones para trastornos del sueño encontramos la apnea de sueño, nicturia por diuréticos, ortopnea y disnea paroxística nocturna. Otras enfermedades como diabetes mellitus, EPOC, problemas nasales, tiroideos, artritis, depresión. El uso de ?B deteriora el sueño al disminuir la producción de melatonina. La apnea del sueño puede estar asociada a un aumento de la morbimortalidad. En caso de apnea obstructiva del sueño se recomienda el tratamiento con presión positiva continua en vías aéreas (CPAP).
Actividad sexual: Los problemas sexuales relacionados con la enfermedad cardiovascular, el tratamiento médico (bloqueadores beta) o con factores psicológicos como fatiga y depresión son frecuentes en las personas con IC. Se ha observado un ligero aumento de riesgo de descompensación causado por la actividad sexual en personas con IC en clase funcional III-IV de la NYHA. Las personas con IC y sus parejas pueden sentirse inseguros en relación a la actividad sexual, temiendo síntomas incrementados o muerte. A la hora de asesorar a la persona y su pareja, se puede recomendar mantener actividad sexual si se es capaz de subir dos tramos de escaleras sin fatigarse en exceso, sin palpitaciones o ahogo. Se aconsejará a la persona el uso profiláctico de nitroglicerina sublingual contra la disnea y el dolor de pecho durante la actividad sexual, siempre que no tome viagra ® (Sildenáfilo). Los inhibidores de la fosfodiesterasa 5 (PDE5, como sildenafilo o tadalafilo) nunca deben utilizarse en combinación con preparados de nitratos.
Hábitos Preventivos: Es necesaria la motivación activa para el autocuidado en aspectos como la salud dental, el lavado de manos y las inmunizaciones para limitar infecciones. Se considerará la vacuna contra el neumococo y la gripe en personas con IC sintomática, siempre que no haya contraindicaciones.
Prevención en Viajes: se desaconsejará a las personas sintomáticas los viajes a grandes altitudes (> 1.500 m sobre el nivel del mar) y a lugares con clima cálido y húmedo. Los viajes programados deberían discutirse con el equipo médico responsable. Por lo general, es preferible un viaje en avión a viajes largos en otros medios de transporte, el riesgo de hipoxia inducida por la altitud debe individualizarse en función de comorbilidades. Viajar distancias en coche o bus está limitado por disponibilidad de WC, por toma de diuréticos. Se puede aconsejar tomarlos tras el viaje. Viajar en avión suele asociarse a levantamiento de grandes pesos, que puede exceder la capacidad de ejercicio de la persona. Se recomienda solicitar asistencia para movilidad en los aeropuertos. Las personas que han tenido un evento cardiovascular reciente (semanas) debiera aconsejárseles no viajar. Es importante llevar siempre una copia del informe médico, medicación extra pero nunca en la maleta. Monitorizar ingesta líquida sobre todo en vuelos y climas cálidos.
Screening y manejo de depresión: la depresión es el trastorno emocional más prevalente en personas con IC, se asocia con eventos adversos, hospitalización y mortalidad y con bajo nivel de autocuidado. En ancianos se asocia con deterioro cognitivo e interfiere con la capacidad de aprender, percibir síntomas, juzgar la severidad y tomar decisiones sobre los síntomas. Afecta al estado funcional, limitando la actividad física. Debe considerarse el diagnóstico y la instauración de un tratamiento inicial adecuado en personas con síntomas de depresión. Monitorizar Na por riesgo de hiponatremia si se usan inhibidores de recaptación de serotonina. Solicitar soporte del cuidador si se precisa.
Signos y Síntomas de Alarma: Las personas con riesgo de exacerbaciones o descompensaciones de la enfermedad, deben de recibir consejos de autogestión que les ayude a responder de forma rápida a la misma.
Deben aprender a reconocer los síntomas y las causas de las posibles descompensaciones para prevenir su aparición:
- Ganancia de peso rápido : mas de 1 Kg en un día, hinchazón de pies, tobillos o abdomen.
- Disminución de la cantidad de orina.
- Empeoramiento de la sensación de falta de aire o aumento de la disnea.
- Necesidad de aumentar el número de almohadas para dormir.
- Tos seca y persistente.
- Empeoramiento del cansancio.
- Mareos o pérdida de conciencia.
Estas personas deben de recibir formación específica para la pauta de actuación ante el dolor en el pecho, toma de nitritos y del uso de los dispositivos de emergencia.
Prevenir las comorbilidades: Control de otras enfermedades crónicas, diabetes, colesterol elevado, etc.
Documento elaborado por Margarita Reina, Conchi Cruzado, Yolanda Sánchez, Juani Delgado y Gracia López Moyano.
Para descargarse la lectura completa pulse aquí.
Comentarios existentes
tema muy interesante sobre el abordaje de la IC. Fundamental establecer un adecuado plan de cuidados con la implicación del paciente en la autogestión de la enfermedad, la adherencia al tratamiento y hábitos alimenticios y de vida saludables.
Muy buen documento. Y si alguien me explica que significa esto "El uso de ?B deteriora el sueño al disminuir la producción de melatonina" ya es excepcional.
Claro y bien esctruturado, me gusta
Buenos días
La visualización de los videos forma parte del material obligatorio para la superación de este curso.
Estamos a tu disposición,
Un cordial saludo
De máxima utilidad. Claro y conciso.Enhorabuena
Aunque no puedo visionar los videos, me estoy amparando en la informacion escrita.
Como bien dice, y lo tenemos en la practica diaria, la mejor control de autocuidados y de la enfermedad IC lo da el conocimeinto de la misma y la adhesion al tratamiento.
Como es un proceso que suele tener reagudizaciones, e ingresos hospitalarios, mas o menos frecuentes dependiende del estadio y como no del manejo del regimen terapeutico, la educacion terapeutica es esencial, tanto para el paciente y la familia, incluso la planificacion de altas hospitalarias y la continuidad de cuidados.
Quizas a mi entender, sea el proceso mas sensible junto a EPOC.
Muy interesante, incluso nombran a James Prochaska que junto a Carlo Diclemente elaboraron un modelo para intentar explicar qué es lo que hace cambiar a las personas cuando pretenden modificar alguna situación indeseable o problema, en nuestro caso el diagnóstico de una enfermedad crónica. Recomiendo su lectura. Un saludo,
Documento con unos buenos contenidos, de ayuda para el profesional.
COMPARTO LA VALIDEZ DE ESTE DOCUMENTO. SINTÉTICO, PERO GLOBAL Y SENCILLO
Muy interesante el documento. De gran interés para todos los profesionales sanitarios
enhorabuena por el documento, que está genial
Buena aportación para el manejo del paciente con IC, añadiría en las recomendaciones generales sobre el tratamiento farmacológico, que las dudas se consulten a medicos, enfermeras y tambien al farmacéutico.