Comentarios de Unidad 1. El impacto de las enfermedades crónicas y la necesidad de una respuesta integrada sanitaria y social
Lectura 3: "La manera de enfermar está cambiando"
1. Envejecimiento, discapacidad y múltiples enfermedades crónicas
El envejecimiento de la población trae consigo el aumento de las enfermedades crónicas, la aparición de múltiples enfermedades en un mismo paciente y la frecuente presencia de discapacidad. Estos hechos están modificando la manera de enfermar, ya que el determinante principal deja de ser las características de cada enfermedad para cobrar un protagonismo creciente las interrelaciones entre las diferentes enfermedades y el impacto funcional que generan en el individuo.
La discapacidad es un concepto que hace referencia a un estado de pérdida de funcionalidad que tiene como consecuencia la disminución de la actividad personal y la limitación de la participación de la persona en la sociedad. Especial relevancia tiene la discapacidad que afecta a las actividades básicas que se realizan en la vida diaria, ya que están relacionadas con la situación de dependencia. En este sentido, es fundamentar considerar la perspectiva funcional de la enfermedad a través de la cascada de la dependencia. Esta cascada arranca con la existencia de un daño fisiopatológico, la aparición de disfunción en un órgano o sistema, la aparición de una limitación funcional para realizar acciones físicas y mentales en rango normal, la aparición de una discapacidad que genera dificultad para realizar actividades de la vida diaria (instrumentales y básicas) y, finalmente, la dependencia como necesidad de ayuda de otra persona para realizar actividades de la vida diaria instrumentales o básicas. Las intervenciones de salud han de intentar frenar la progresión de esta cascada en cada una de sus fases para intentar mantener la autonomía del paciente.
Figura 1: Relación de la edad con la discapacidad (1).
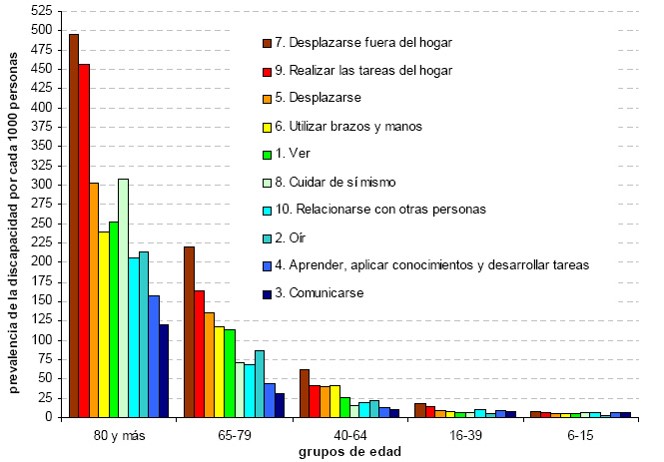
Fuente: Instituto de Estadística de Andalucía: Longevidad y calidad de vida; 2003.
La presencia de multimorbilidad está modificando el marco tradicional de los cuidados de salud, la investigación y la educación médica que se había centrado hasta ahora en la presencia de una enfermedad dominante. Las encuestas nacionales de salud evidencian que mitad de la población tiene un problema crónico de salud, y de ésta la mitad tiene dos o más. El número de enfermedades crónicas aumenta rápidamente en cuanto se incrementa la edad. Es cierto que, en cifras absolutas, hay más personas con multimorbilidad menores de 65 años, pero el incremento con la edad es llamativo (2). (Figura 2).
Figura 2: Número de enfermedades crónicas por grupos de edad.
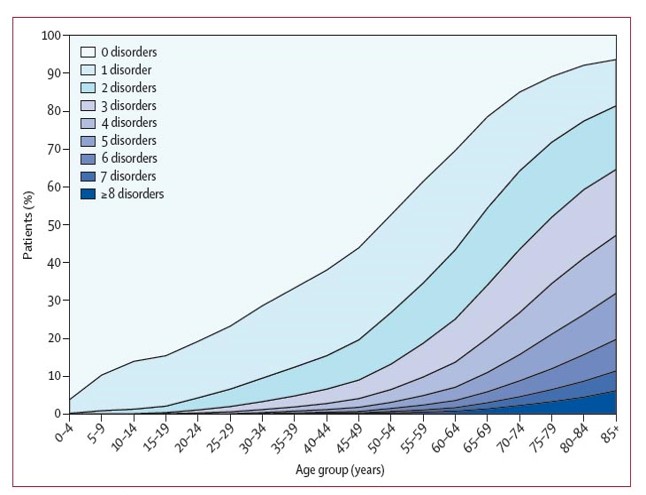
Fuente: Barnett K, et al. 2012.
El análisis de los diferentes patrones de multimorbilidad es un área de conocimiento que empieza a desentrañarse. Diferentes estudios han puesto de manifiesto que existen diferentes tipos y patrones de multimorbilidad. La multimorbilidad puede aparecer determinada por una causa fisiopatológica común; puede ocurrir por la presencia de diferentes patologías que complican la enfermedad fundamental; puede estar determinada por el azar o puede aparecer agrupada en determinados clúster que están comenzando a ser estudiados. Al analizar los patrones de multimorbilidad se han identificado cinco patrones diferenciados: el cardiometabólico; el mecánico/obesidad/tiroideo; el psiquiátrico/abuso de sustancias; el depresivo y el psicogeriátrico. Cada uno de estos patrones puede evolucionar de manera diferente en el tiempo (3). A modo de ejemplo se refleja la evolución característica del patrón cardio-metabólico (Tabla 1).
Tabla 1: Evolución del patrón cardio-metabólico de multimorbilidad, según sexo y edad.
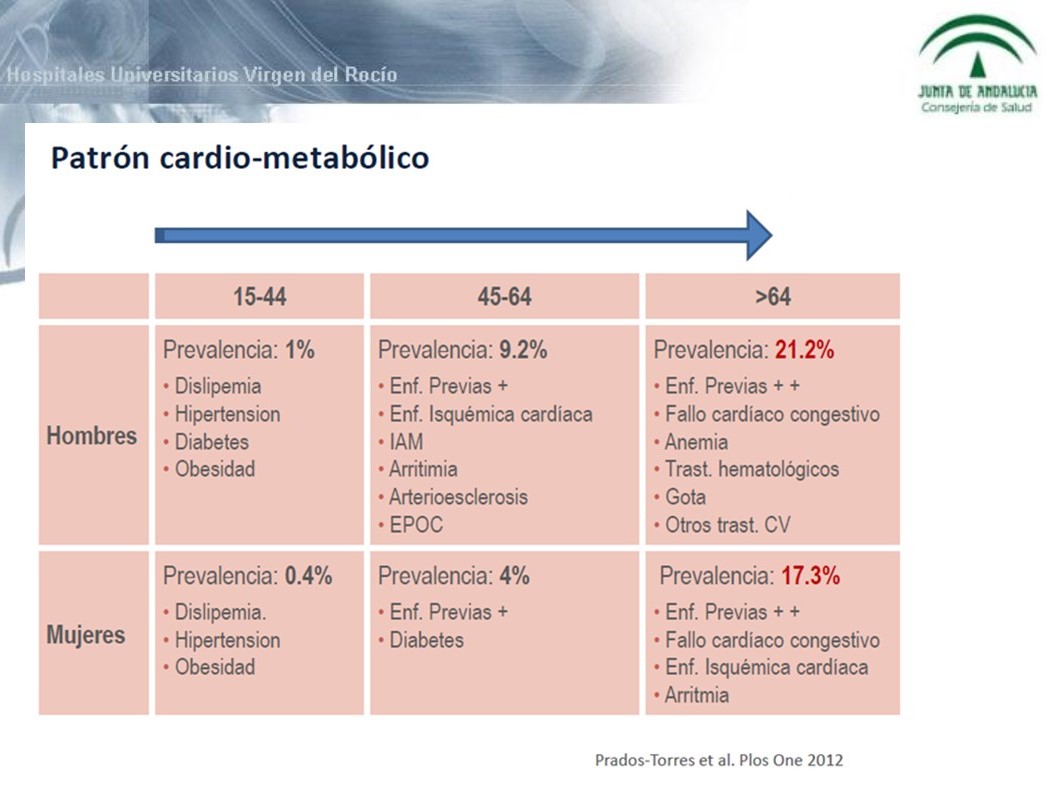
Fuente: Prados-Torres et al. 2012.
2. Pluripatología y Atención Primaria
Desde la perspectiva poblacional, la Encuesta Andaluza de Salud ha permitido poner de manifiesto que casi la mitad de la población mayor de 16 años refiere padecer un problema crónico de salud y de entre estos la mitad padecen dos o más problemas (Figura 3).
Figura 3: Problemas crónicos de salud en la población. Andalucía 2007.
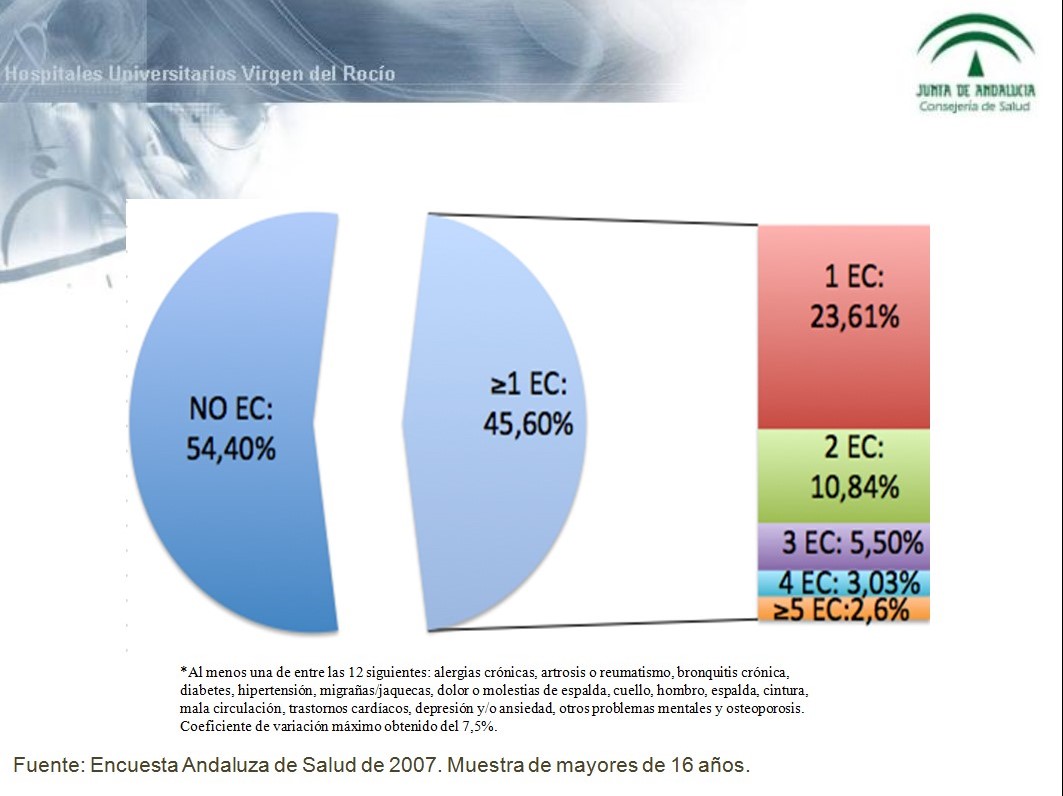
Fuente: Encuesta Andaluza de Salud de 2007. Muestra de mayores de 16 años.
El número de problemas crónicos de salud se ha mostrado como un determinante que condiciona claramente la calidad de vida percibida y el consumo de recursos sanitarios (Figura 4). El 94% de los que no tienen ningún problema crónico refieren tener un estado de salud bueno o muy bueno, frente a solo el 10 % entre los que tienen cinco o más problemas. El número de medicamentos diferentes consumidos aumenta de 0,24 a 4,5.
Figura 4: Utilización de recursos sanitarios y cronicidad. Andalucía 2007.
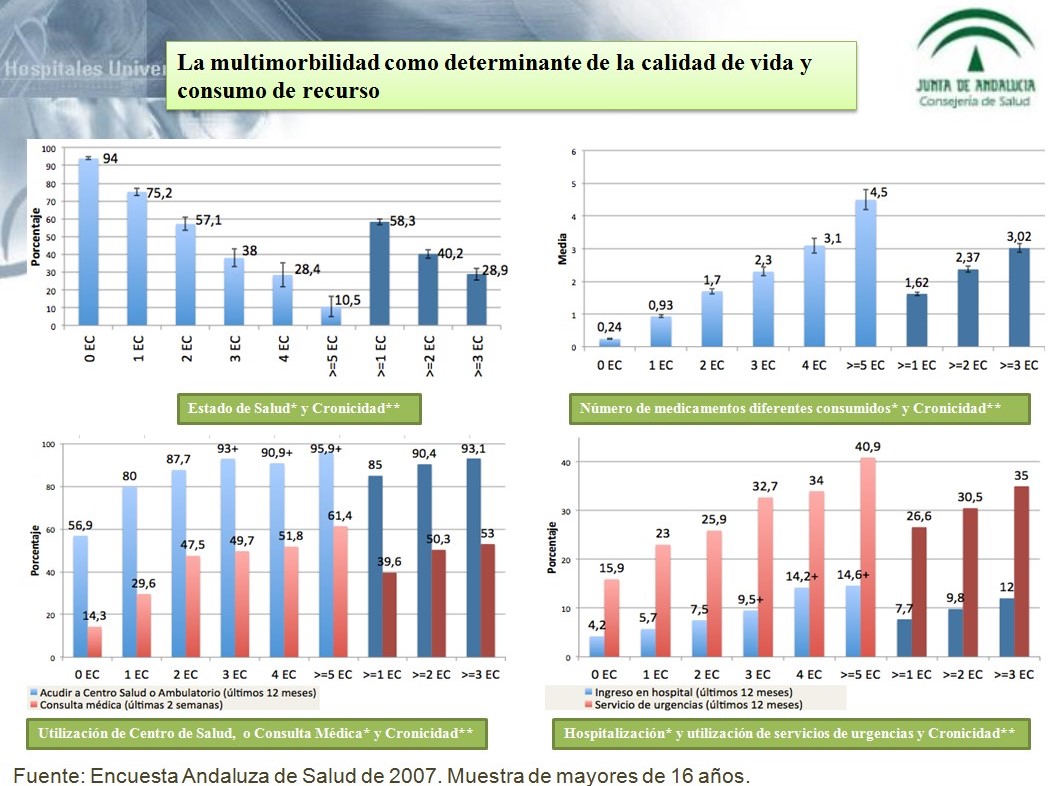
Fuente: Encuesta Andaluza de Salud de 2007. Muestra de mayores de 16 años.
La necesidad de estratificar a la población e identificar a pacientes con mayor fragilidad clínica y, por tanto, con mayores necesidades de cuidados, llevó a identificar en Andalucía en el año 2002 a los Pacientes Pluripatológicos (PP), en base a unos criterios estandarizados. La realización de esta definición ha tenido un importante impacto nacional e internacional. La prevalencia de PP en Atención Primaria se puede estimar en un 1,38% de la población general o un 5% en mayores de 65 años de edad. La mayoría de los Distritos de Atención Primaria del Servicio Andaluz de Salud tienen detectada una prevalencia muy próxima a esta prevalencia diana (Figura 5).
Figura 5: Personas incluidas en el Proceso Asistencial Integrado “Atención al Paciente Pluripatológico”. Servicio Andaluz de Salud, 2014.
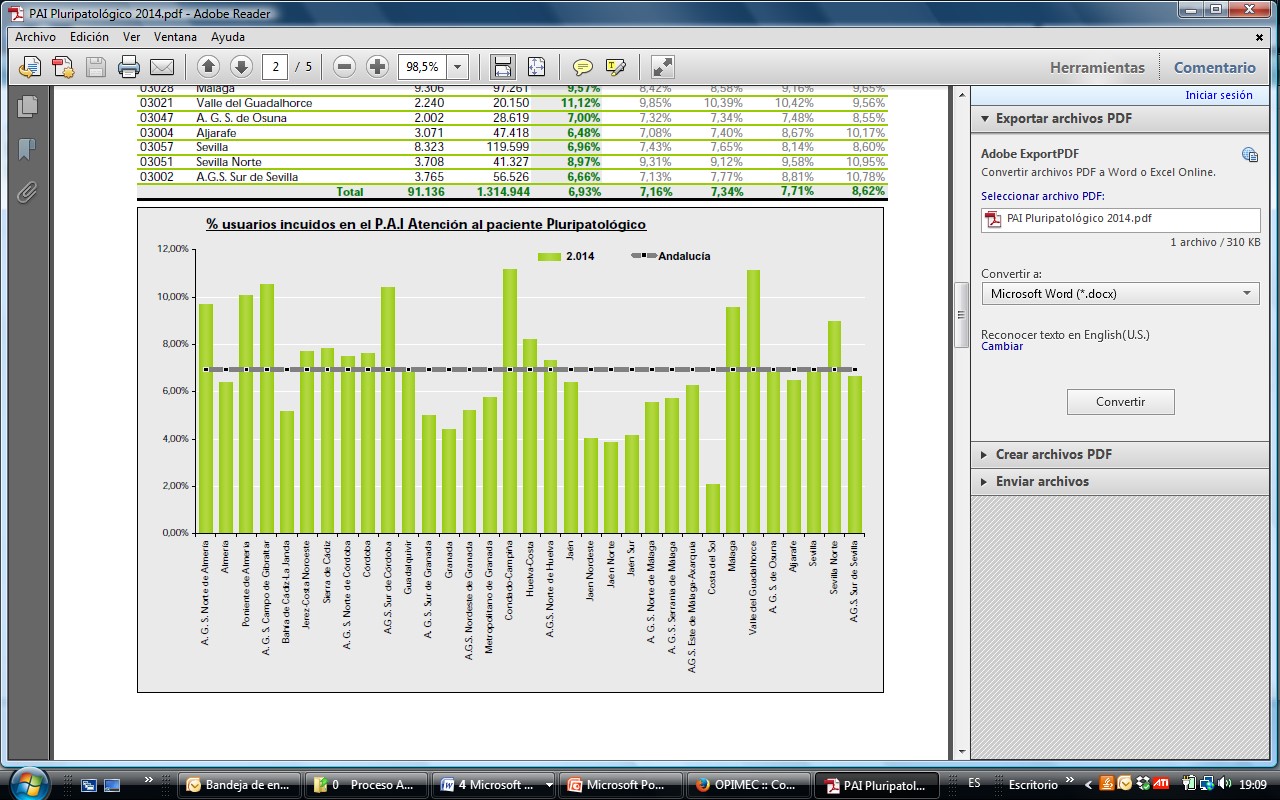
Fuente: Información elaborada por el Servicio Andaluz de Salud.
3. El peso de la pluripatología. Perspectiva desde el CMBD
Un análisis del Conjunto Mínimo Básico de Datos de Andalucía (CMBD) de los hospitales del Sistema Sanitario Público de Andalucía (SSPA) durante el periodo 2000-2010, ha permitido poner de manifiesto el peso de la pluripatología y cómo se están modificando las características de los pacientes que acuden a los hospitales andaluces (4). Para intentar analizar el impacto de las enfermedades crónicas en los hospitales del SSPA, se generó un listado de códigos CIE 9 que permitió identificar cada una de las categorías de la definición de paciente pluripatológico. El análisis del conjunto de las altas hospitalarias puso de manifiesto que en el 43,14% de las altas hospitalarias en el SSPA se identifica una enfermedad crónica que genera discapacidad. En el periodo analizado se redujo un 21% el número de pacientes sin cronicidad, mientras que se incrementó un 66,82% el número de pacientes pluripatológicos, además con un incremento progresivo del número de categorías clínicas. Más del 80% de los episodios de ingresos hospitalarios de pacientes con insuficiencia cardiaca, insuficiencia renal, ictus, enfermedad neurológica o artropatía periférica ocurren en pacientes pluripatológicos, y prácticamente en todas las categorías clínicas los pacientes pluripatológicos representan más del 50%.
Figura 6: Altas hospitalarias del CMBD del Sistema Sanitario Público de Andalucía en el año 2010. Peso de las diferentes categorías clínicas y presencia de pluripatología*.
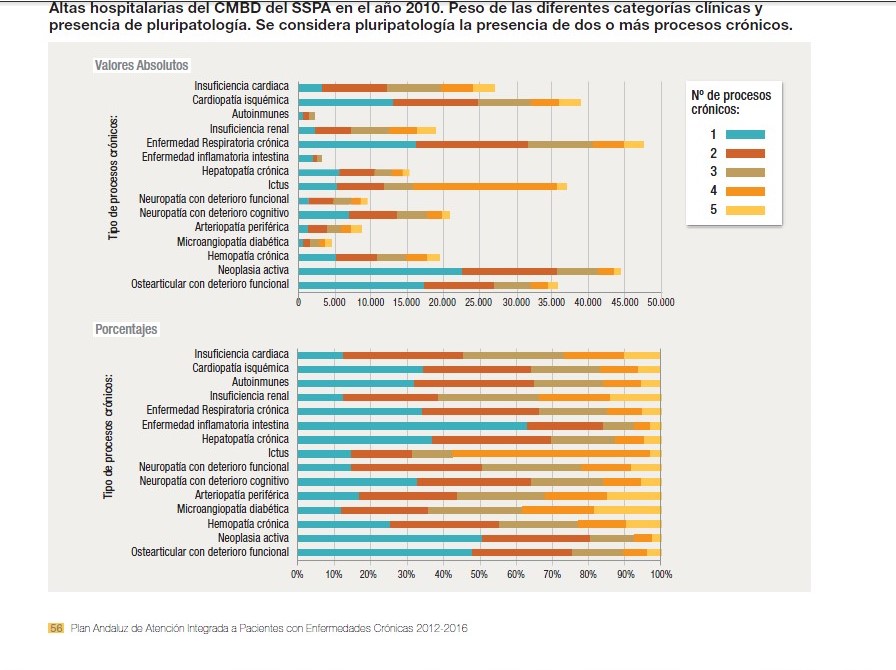
* Se considera pluripatología la presencia de dos o más procesos crónicos.
Fuente: Plan Andaluz de Atención Integrada a Pacientes con Enfermedades Crónicas 2012-2016
La presencia de enfermedad crónica y pluripatología se asocia con una mayor complejidad y peor pronóstico, como se expresa en los indicadores asistenciales, presentando según el número de categorías clínicas mayor estancia media, puntos GRD, número de ingresos o mortalidad.
Estos datos permiten poner de manifiesto que los hospitales se están convirtiendo en hospitales de pacientes crónicos con eventos agudos y, especialmente, de pacientes con múltiples enfermedades crónicas. Este hecho se pone de manifiesto al analizar los ingresos por enfermedades susceptibles de cuidados ambulatorios, los llamados PQI de la AHRQ. Los pacientes Pluripatológicos representan el 74,95% de los ingresos de pacientes con condiciones crónicas susceptibles de cuidados ambulatorios y el 56% de los ingresos por condiciones agudas susceptibles de cuidados ambulatorios (datos no publicados).
Figura 7: Análisis del CMBD de Andalucía en el año 2012: Condiciones sensibles a cuidados ambulatorios.
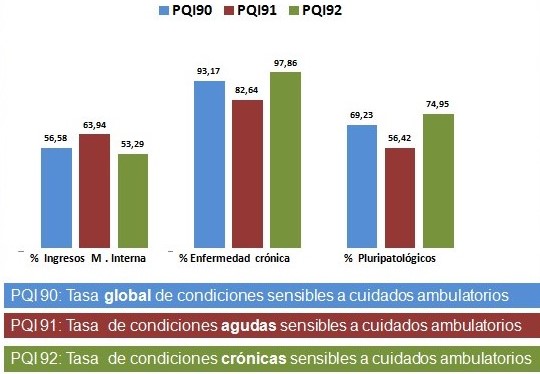
Fuente: Elaborado por el Servicio Andaluz de Salud.
4. El modelo de Atención Compartida del Proceso "Atención a Pacientes Pluripatológicos
En el SSPA, la elaboración del Proceso Asistencial Integrado (PAI) para la Atención al Paciente Pluripatológico en el año 2002, incorporó la estratificación del riesgo, la gestión en base poblacional, el protagonismo de la atención primaria, la cooperación entre ámbitos asistenciales y el apoyo a la autonomía del paciente y los cuidadores. En este proceso se definieron claramente componentes esenciales de la atención (identificación, valoración integral, plan de asistencia compartida, asistencia domiciliaria, asistencia hospitalaria y atención a la persona cuidadora), las características de calidad para cada uno de los profesionales y actividades, y se diseñaron una serie de indicadores que permitían evaluar la implantación y seguimiento del proceso (5).
En el proceso se identificaba claramente cómo la atención a pacientes con enfermedades crónicas exigía que dichos pacientes no fueran atendidos con una visión de episodios, sino con una percepción longitudinal y biográfica. La perspectiva longitudinal y biográfica no puede llevar a los/las profesionales del ámbito hospitalario a usurpar el papel de referentes principales que corresponden al profesional médico y de enfermería de familia. Es por ello que, en estos programas, se defendía que el papel de internista y enfermería hospitalaria tenía que ser el de soporte y, por tanto, segunda agencia en el ámbito hospitalario, que actúa en alianza con el agente principal y puerta de entrada al sistema que tiene que ser el Equipo de Atención Primaria.
Una de las aportaciones clave de este proceso fue el papel nuclear que se le asignó a la personalización en la comunicación como elemento fundamental para potenciar la interacción entre los diferentes ámbitos asistenciales. Para facilitar la personalización de las relaciones entre profesionales se optó por un modelo de sectorización poblacional que propiciaba la existencia de lazos estables entre profesionales y la existencia de una población de referencia.
Desarrollando el modelo de sectorización poblacional se propuso la creación de la figura de internista de referencia, introduciendo así a profesionales hospitalarios en la dinámica de la gestión en base poblacional. En España, la especialidad de Medicina Interna es responsable de más del 50 % de las altas hospitalarias por enfermedades crónicas, y comparte con la Medicina Familiar y Comunitaria la visión global del paciente adulto enfermo. Estas circunstancias ponen en valor el importante papel que está llamada a jugar la alianza entre profesionales de Medicina Familiar y Comunitaria, como generalistas de la Atención Primaria, con profesionales de Medicina Interna, como generalistas de Atención Hospitalaria, sin menoscabo del importante papel que tienen que jugar otras especialidades.
En la Conferencia de Sevilla (mencionada anteriormente) se identificó el modelo de Atención Compartida entre el Hospital y la Atención Primaria propuesto por el PAI Atención a Pacientes Pluripatológicos y basado en la alianza de profesionales de medicina y enfermería de familia con profesionales de medicina interna y enfermería hospitalaria, como un modelo de referencia a desarrollar en toda España.
5. La toma de decisiones en el paciente pluripatológico
La presencia de la pluripatología está obligándonos a replantear el proceso de toma de decisiones en estos pacientes. Ya en 2007 una revisión de Tinetti y cols. ponía de manifiesto que, en un caso típico de multimorbilidad, como es el de una mujer de 79 años de edad con EPOC, Diabetes Mellitus tipo 2, osteoporosis, HTA y artrosis, la aplicación estricta de las guías clínicas nos llevaba a prescribir doce medicamentos en diecinueve dosis, con cinco tomas y en donde eran inevitables cuatro interacciones (6).
Debe tenerse en cuenta que el conocimiento científico (lo que asumimos que el paciente necesita) se basa en una información obtenida generalmente en unas poblaciones de pacientes que no se ajustan al perfil de pacientes actuales. En una revisión realizada, se identificó que el 63% de los ensayos clínicos excluyeron a los pacientes pluripatológicos y solo el 2,1% de los ensayos clínicos fueron diseñados para pacientes pluripatológicos (7). Este hecho obliga a ser muy cauto en las recomendaciones realizadas y a considerar otros componentes fundamentales de la toma de decisiones, como son las preferencias del paciente y la viabilidad de las intervenciones en cada contexto. Esta realidad pone en valor la toma de decisiones compartidas y la medicina mínimamente impertinente como estrategia para abordar los problemas crónicos en salud (8).
En esta línea, en el año 2012 la American Geriatrics Society publicó un documento de consenso de personas expertas en el que se llevan a cabo recomendaciones para el manejo clínico de pacientes con múltiples patologías crónicas. En dicho documento ordenaban las recomendaciones en cinco dominios (9):
a) Dominio de las preferencias del paciente:
- Reconocer en qué escenarios clínicos es especialmente necesario considerar las preferencias del paciente.
- Asegurar que los pacientes son informados de los beneficios y riesgos de las diferentes opciones terapéuticas.
- Considerar las preferencias del paciente una vez que este haya sido suficientemente informado.
b) Dominio de interpretación de la evidencia:
- Reconocer las limitaciones de la evidencia, interpretar y aplicar la literatura médica específicamente a personas adultas mayores con multimorbilidad.
c) Dominio pronóstico:
- Contextualizar las decisiones clínicas en función de los riesgos y beneficios esperables, así como del pronóstico vital del paciente.
d) Dominio de la viabilidad clínica:
- Considerar la complejidad del tratamiento y la viabilidad al tomar decisiones de gestión clínica para personas adultas mayores con multimorbilidad.
e) Dominio de optimización de la terapia y planes de cuidados:
- Utilizar estrategias para la elección de terapias que optimicen los beneficios, minimicen los daños y mejoren la calidad de vida de las personas adultas mayores con multimorbilidad.
Referencias
(1) Instituto de Estadística de Andalucía: Longevidad y calidad de vida; 2003.
(2) Barnett K, et al. Epidemiology of multimorbidity and implications for health care, research, and medical education: a cross-sectional study. The Lancet, 2012, vol. 380, no 9836, p. 37-43. http://www.sciencedirect.com/science/art...
(3) Prados-Torres, A., Calderón-Larrañaga, A., Hancco-Saavedra, J., Poblador-Plou, B., & van den Akker, M. (2014). Multimorbidity patterns: a systematic review. Journal of clinical epidemiology, 67(3), 254-266. http://www.sciencedirect.com/science/art...
(4) Ollero M, Sanz R, Alguacil MD, Ortiz J, Díaz-Borrego J, García G, et al. Plan Andaluz de Atención Integrada a Pacientes con Enfermedades Crónicas: 2012-2016. Consejería de Salud: Junta de Andalucía; 2012. (Disponible en: http://juntadeandalucia.es/export/drupaljda/PlanAtencEECC.pdf)
(5) Ollero M (Coord.), Álvarez M, Barón B y cols. Proceso Asistencial Integrado. Atención a Pacientes Pluripatológicos. 2ª Edición. Consejería de Salud. Andalucía. 2007. http://www.juntadeandalucia.es/salud/sites/csalud/contenidos/Informacion_General/p_3_p_3_procesos_asistenciales_integrados/pai/atencion_pacientes_pluripatologicos_v3?perfil=org
(6) Tinetti ME1, Bogardus ST Jr, Agostini JV. Potential pitfalls of disease-specific guidelines for patients with multiple conditions. N Engl J Med. 2004 Dec 30;351(27):2870-4. http://www.nejm.org/doi/full/10.1056/NEJ...
(7) Jadad, A. R., To, M. J., Emara, M., & Jones, J. Consideration of multiple chronic diseases in randomized controlled trials. JAMA 2011: 306(24), 2670-2672. http://jama.jamanetwork.com/article.aspx...
(8) Para adentrarse en los principios básicos de la toma de decisiones compartida y la medicina mínimamente impertinente, se recomienda visualizar el video https://www.youtube.com/watch?v=psWepzK8EsY del Dr. Victor Montori (@vmontori), profesor de medicina, del staff de la Clínica Mayo de Rochester, Estados Unidos, en la VII Jornada de Seguridad del Paciente en Atención Primaria, celebrada en Sevilla el 23 de mayo de 2014.
(9) American Geriatrics Society Expert Panel on the Care of Older Adults with Multimorbidity. Guiding principles for the care of older adults with multimorbidity: an approach for clinicians. J Am Geriatr Soc. 2012; 60:E1-25. http://onlinelibrary.wiley.com/doi/10.1111/j.1532-5415.2012.04188.x/abstract;jsessionid=D8495CFCB350FF1CBD29B308D9FEF06B.f01t03
Comentarios existentes
Como reflexión de los principios de la medicina minimamente impertinente y de los concentos abordados en esta sección, confesar en las dificultades que entraña el uso de herramientas en la toma compartida de decisiones, dada la poca capacidad de muchos pacientes y sus familias. Otro problema que me encuentro es la bajo nivel de formación de los profesionales al cuidado de pacientes discapacitados, cuya provisión no corresponde al SSPA. Desde mi Centro se emprenden acciones tales como Talleres de formación para cuidadores, pero estamos lejos de conocer la eficacia de estas intervenciones.intervenciones
Interesante la importancia que se le da a la pesonalización y sectorizacion, determinantes para la toma de decisiones compartida. Los referentes tienen que existir, no deben cambiar con la frecuencia que lo hacen ultimamente.
Buen capitulo, donde me ha gustado mucho el video de Victor Montori. Fantastico y clarividente.
Me quedo con la toma de decisiones compartida. En el abordaje a la atención integral al paciente hay que tener en cuenta la sostenibilidad del sistema sanitario, por ello es importante la implicación del paciente y sus cuidadores en la autogestión de la enfermedad
Llama mucho la atención que se ignore a un grupo de profesionales que ven muy frencuentemente a estos pacientes pluripatológicos, como son los Médicos de los Servicios de Urgencias, tanto extra como intrahospitalarios.
Reconozco que me abruman tantos datos estadísticos, pero me quedo con "poner en valor la toma de decisiones compartidas y la medicina mínimamente impertinente" como claves para el abordaje de las enfermedades crónicas
Yo creía que la manera de enfermar no había cambiado sustancialmente puesto que pacientes pluripatológicos siempre hemos tenido, si bien antes eran también atendidos en primera instancia por el médico de familia y revisados al mismo tiempo por multiples especialistas que a su vez solicitaban sus "pruebas diagnósticas" y ordenaban sus propios "tratamientos especializados" (a veces incurriendo en duplicidad de pruebas e interacciones) que el médico de cabecera tenía que "respetar y ajustar" como buenamente podía, y el paciente "sobrevivir" a todo este maremagnum habitualmente con una pobre observancia de las recomendaciones. Supongo que el aumento de la longevidad y los cambios en los habitos de la población (sedentarismo, dieta poco saludable y hábitos tóxicos) han traido un incremento en la prevalencia de estos pacientes en nuestra sociedad; y desde luego el modelo de atención longitudinal e integral de atención coordinado entre médicos/enfermeras de Atención Primaria y médicos (internistas)/enfermeras Hospitalarios potenciando la participación de los enfermos/cuidadores en su autocuidado, parece no solo inovador sino totalmente necesario.
Ahora bien lo que más me ha llamado la atención es el planteamiento de la medicina mínimamente impertinente adaptada a las preferencias del paciente, pronóstico y a la viabilidad/efectividad de las intervenciones. Creo que viene a ser la antítesis del antiguo "encarnizamiento diagnóstico/terapéutico" y coloca por fin al paciente como eje central (también con la responsabilidad que con ello debe asumir) en la toma de decisiones sobre su propia enfermedad.